Într-o boala cu o simptomatologie atat de polimorfa cum este sepsisul neonatal, , este greu de a se individualiza fenomene morbide carora sa li se poata atribui denumirea de complicatii. unde interesarea unor organe sau sisteme care in alte boli constitue insasi simptomatologia bolii in septicemii. Totusi, in urma studiilor complexe de fiziopatologie precum si a progreselor realizate in acest domeniu si in cel terapeutic se pot individualiza cateva manifestari morbide bine conturate, a caror descriere este indreptatita sa fie facuta la capitolul complicatiilor. Acestea sunt coagularea vasculara diseminata (CID) si socul septic, asociat cu sindromul de disfunctie organica multipla (MODS). Nu trebuie omise complicatiile iatrogene: ale ventilatiei mecanice sau ale cateterizarii (arterei si venei ombilicale, venelor centrale).
SINDROMUL DE COAGULARE INTRAVASCULARA DISEMINATA
O complicatie deosebit de grava, frecvent cauzatoare de moarte in sepsisul neonatal este sindromul de coagulare intravasculara diseminata (CID).
CID reprezinta o dezordine complexa a hemostazei, in care exista o activare generalizata a fazei de coagulare in arborele circulator terminal urmata de o marcata activare a fazei de fibrinoliza. Aceasta are drept urmare un sindrom hemoragipar asociata cu o coagulopatie de consum ceea ce se manifesta prin depunerea fibrinei si formarea de trombi intracapilari.
Etiopatogenie
CID e determinata mai frecvent de bacilii G(-) si de meningococi. Aparitia acestui sindrom este determinata de actiunea nociva a toxinelor bacteriene, care produc leziuni endoteliale, agregarea trombocitelor, activarea factorului XII si blocarea sistemului reticuloendotelial. Mai poate fi favorizata si de unele modificari din socul septic precum incetinirea circulatiei sanguine (intr-un pat capilar dilatat si alterat), cresterea vascozitatii sangelui si agregarea eritrocitelor.
Activarea prin contact a factorului XII declanseaza cascada enzimatica a coagularii, urmata secvential de fibrinoliza, care are drept scop liza trombusului aparut intr-un teritoriu vascular. Deoarece, in anumite conditii, factorul XII activeaza si plasminogenul, el reprezinta un "trigger" atat pentru coagulare cat si pentru fibrinoliza. Cele doua procese se succed, unul dintre fenomene putand deveni dominant.
Ca urmare a fibrinolizei apar in circulatie produsi de degradare ai fibrinolizei (PDF), care vor fi epurati de sistemul monocit-macrofag si de fluxul sanguin. Cand sistemul monocit-macrofag este depasit functional apare un exces de PDF in microcirculatie. PDF inhiba polimerizarea monomerilor de fibrina A si B, care vor ramane in circulatie si vor constitui o suprafata ideala de contact pentru activarea factorului Hagemann (XII).
Deci, factorul XII va fi activat atat de PDF, aflate in exces cat si de monomerii de fibrina. Se continua activarea coagularii si fibrinolizei, cu consumul consecutiv al factorilor de coagulare, precum si al trombocitelor, care se agrega in jurul trombilor de fibrina din microcirculati.
În concluzie, pe de o parte are loc activarea coagularii in microcirculatie cu tromboze si ischemie si, pe de alta parte, activarea fibrinolizei si scaderea numarului deb trombocite cu sangerare difuza.
Schematic, procesul descris reprezentat in fig 8.
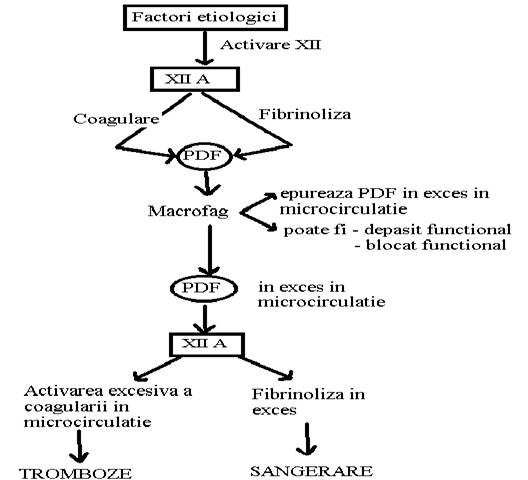
Fig.8. Patogenia CID
PDF=Produsi de degradare ai fibrinei; XII A=Factorul 12 activat al coagulǎrii;
Manifestari clinice
Sunt determinate de prezenta trombozei si ischemiei pe de o parte si a sangerarii difuze pe de alta parte.
Tromboza si ischemia determina ischemie focala, gangrena la nivelul tegumentelor, sindrom de detrsa respiratorie, necroza corticala renala (cu oligurie si azotemie), ulceratii acute gastrointestinale, iar, din punct de vedre neurologic, semne de focar, convulsii, coma.
Sangerarea difuza e insotita de petesii, echimoze, sangerari masive pe toate mucoasele. Astfel apar sangerare intracerebrala, hemoptizie, epistaxis prelungit, gingivoragii, sangerari masive gastrointestinale.
Datele de laborator includ (vezi tabel 15)
Tabel 15. Diagnosticul de laborator al CID (dupǎ Iordachescu21)
|
trombocitopenie |
|
anemie hemolitica microangiopatica |
|
frotiu cu skizocite, hematii "in coif", normoblasti |
|
timp Quick, timp de protrombina, timp de trombina prelungite |
|
prezenta in exces a PDF (ca expresie a fibrinolizei secundare) |
Exista forme clinice supraacute (sindrom Waterhouse-Friderichsen), forme acute (descrise mai sus) si forme subacute (evidentiabile doar prin teste de laborator).
În forma acuta, coagularea intravasculara se produce rapid fiind urmata de fibrinoliza compensatorie. Uneori, aceasta fibrinoliza este atat de intensa incat se ajunge la un sindrom hemoragipar grav denumit coagulopatie de consum sau sindrom de defibrinare secundara.
Diagnostic
Prezenta CID poate fi diagnosticata pe baza datelor clinice, biologice si histoanatomice. Acestea din urma stabilesc un diagnostic retroactiv, fiind obtinute la necropsie. Sunt evidentiate trombi de plachete si fibrina in arteriole, capilare si venule din organe ca rinichi, suprarenala, creier, ficat, plaman, mucoasa intestinala, precum si hemoragii si necroze ischemice.
Tratament
Va incerca corectarea cauzelor CID (sepsisul) precum si controlul celor doua manifestari cardinale: tromboza si sangerarea.
Obiectivele si mijloacele terapeutice sunt prezentate in tabelul 16.
Tabel 16. Obiective si mijloace in CID (dupǎ Iordachescu21
|
Obiectiv |
Mijloc terapeutic |
|
reechilibrare hidroelectrolitica |
-solutii saline -sange proaspat |
|
blocarea microtrombozei |
-agenti antitrombotici (Heparina) |
|
restabilirea potentialului hemostatic |
-vitamina K -masa trombocitara -sange proaspat -factor VIII |
|
blocarea producerii PDF |
-inhibitori ai fibrinolizei (Acid e- aminocaproic |
Prognostic
CID agraveaza prognosticul in sepsis prin faptul ca accentueaza hipoxia tisulara si duce la instalarea unor insuficiente acute organice dintre care cea mai grava ar fi insuficienta renala.
Socul reprezinta o disfunctie circulatorie acuta si complexa, care consta in esecul furnizarii unor cantitati suficiente de O2 si alti nutrienti tesuturilor si care, daca se prelungeste, duce la disfunctie organica multipla si moarte.37
Cand furnizarea de O2 spre tesuturi este inadecvata nevoilor acestora, intervin o serie de mecanisme compensatorii. În dinamica socului intervin diversi factori ce tin de pacient, patologia asociata, timpul scurs de la instalarea socului si tratamentul prescris.
Capacitatea de a raspunde la soc e variabila cu varsta si depinde de stadiul de dezvoltare in care se afla sistemul nervos vegetativ, aparatul circulator, respirator, renal precum si sistemul imunitar.
Socul septic este cea mai complexa si controversata forma de soc si complica sepsisul in aproape o treime dintre cazuri (30%) cu o letalitate situata intre 25-30%37. Dacǎ, pentru sepsis, procentul culturilor pozitive este de 3-8%5, in cazul socului septic acesta reprezintǎ 25%37.
El reprezinta o combinatie intre multiple aspecte incluzand hipovolemia, distributia anormala a volumului sanguin, depresia miocardica, problemele metabolice si endocrine.
Bacilii Gram (-) sunt cel mai frecvent incriminati (E. Coli, Klebsiella) desi rolul germenilor Gram (+) este in crestere (stafilococi). Rareori, la originea starii de soc stau virusurile sau fungii (levurile).
Exista unele deosebiri in mecanismul producerii socului cu Gram (-) comparativ cu cel produs de Gram (+) (vezi tabelul 17).
Tabel 17. Socul determinat de coci Gram (+) si bacili Gram(-) (dupǎ Gavrilǎ si Pǎscariu15)
|
Parametri |
Soc cu Gram (+) |
Soc cu Gram (-) |
|
Temperatura rectala |
Crescuta |
Crescuta |
|
Constienta |
Veghe |
Obnubilare |
|
Tensiune arteriala |
Scazuta |
Scazuta |
|
Debit cardiac |
Normal |
Scazut |
|
Presiune venoasa centrala |
Normala |
Scazuta |
|
Rezistenta periferica |
Scazuta |
Crescuta |
|
Diureza |
Normala |
Scazuta |
|
Viteza de circulatie a sangelui |
Micsorata |
Mult micsorata |
|
pH arterial si HCO3¯ |
Normale |
Scazute |
|
Lactatul si piruvatul seric |
Normale |
Crescute |
Fiziopatologia socului septic este incomplet elucidata. O serie intreaga de modificari metabolice si hemodinamice, care insotesc socul septic, sunt determinate de eliberarea toxinelor microbiene in curentul sanguin. Exista o combinatie intre efectul direct exercitat de agentii microbieni, toxinele acestora si raspunsul inflamator al gazdei. Eliberarea unor mediatori endogeni genereaza instabilitate cardiovasculara si insuficienta organica multipla. Socul septic poate fi considerat o suma de semne si simptome care reflecta afectarea la nivel infracelular a diverselor organe.
Aceste diferente sunt determinate de comportamentul diferit al gazdei (raspunsul inflamator) la actiunea factorilor de virulenta (endotoxina sau exotoxina) cu repercusiuni asupra conduitei terapeutice.
Socul endotoxinic
Acest soc se datoreste patrunderii bruste si masive in circulatia sanguina a endotoxinelor bacteriene. Efectele imediate ale patrunderii endotoxinei in sange sunt aparitia febrei, a frisonului si scaderea brusca a tensiunii arteriale.
Etiopatogenie
Endotoxina bacililor Gram (-), cu fragmentul lipopolizaharidic al membranei bacteriene (LPS), determina un raspuns sistemic ce consta in activarea unor mediatori celulari si a unei multitudini de reactii plasmatice: activarea sistemului complement, coagularii, sistemului de kinine, fosfolipazelor plasmatice citokine, PAF, prostaglandine si leucotriene. Endotoxina stimuleaza si activitatea macrofagelor, monocitelor, neutrofilelor si celulelor endoteliale (vezi fig 9).
În evolutia socului exista mai multe stadii:
stadiul compensat, hiperdinamic, in care socul imbraca forma hipotensiunii calde, in care exista o vasodilatatie periferica, tahicardie, tahipnee si alcaloza respiratorie, febra, frison si o stare de agitatie.
stadiul decompensat, hipodinamic, care corespunde hipotensiunii recii. Modificarile hemodinamice, metabolice si de homeostazie sunt evidente si apar hipotensiune, tegumente palide, reci, oligurie, obnubilare.
De aici, exista fie posibilitatea de recuperare si convalescenta, fie de epuizare si exitus. În ultima ipostaza socul devine ireversibil si se instaleaza dezechilibrul homeostatic complet, acidoza metabolica, anemia, confuzia, adinamia, hipotensiunea. Moartea survine prin leziunile extinse ale organelor vitale. Supravietuirea in socul septic depinde de capacitatea organismului de a mentine statusul cardiovascular hiperdinamic.37
Fig 9. Patogenia socului endotoxinic
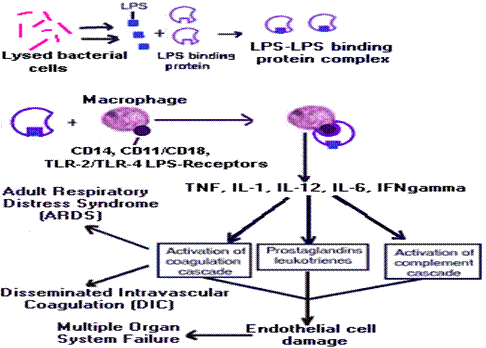
Modificari hemodinamice
Scaderea brusca a tensiunii arteriale se datoreaza actiunii endotoxinei la nivelul teritoriului port. Aici este declansata o vasocontrictie capilara intensa cu intreruperea circulatiei in acest sector si reducerea fluxului venos, urmata de acumularea sangelui in rezervoarele venoase de la nivelul ficatului si intestinului. Scaderea intoarcerii spre inima dreapta are drept efect scaderea presiunii venoase centrale, micsorarea debitului cardiac si a volumului sanguin circulant. Reducerea volumului sanguin circulant accentueaza si mai mult hipotensiunea arteriala conducand la aparitia oliguriei si la scaderea fluxului sanguin tisular.
În prima faza a socului exista doar o hipovolemie functionala, deoarece sangele nu se pierde in exterior, ci sufera numai o maldistributie, acumulandu-se in patul vascular dilatat, realizand astfel un dezechilibru intre continut si continator. Ulterior, permeabilitatea capilarelor, crescuta prin hipoxie si presiune hidrostatica marita din capilarele sanguine dilatate, determina extravazarea plasmei din patul vascular in tesuturi si in consecinta socul trece dintr-o faza normovolemica in una hipovolemica.
În stadiile incipiente, se instaleaza, compensator, un status hiperdinamic ce consta in debit cardiac crescut pe baza cresterii frecventei cardiace. Totodata, scaderea fluxului tisular sanguin are ca urmare o hipoxie celulara care se resimte in primul rand in functia unor organe vitale precum miocardul si creierul.15
Organismul se apara si reactioneaza printr-o hipefunctie a medulosuprarenalei, iar tesuturile in hipoxie pun in libertate substante cu actiune presoare (kinine si catecolamine). Acestea determina o vasoconstrictie periferica la nivelul tegumentelor si rinichiului. Se produce o ameliorare temporara in irigarea creierului si miocardului, insa se accentueaza hipoxia tisulara periferica si suferinta renala acuta.
În forma compensata a socului septic, exista hipotensiune asociata cu debit cardiac crescut. Trecerea de la un debit cardiac crescut la unul normal determina decompensarea socului. De asemenea, tot la decompensare contribuie si hipovolemia, care apare in mod obisnuit in socul septic in conditii de pierdere de lichide prin febra, varsaturi, diaree si poliurie. Toate acestea se asociaza cu volumul sanguin deja scazut prin sechestrarea fluidelor in interstiu si cu un aport insuficient.
Modificari metabolice
Cu toate ca modificarile hemodinamice sunt cele mai evidente, o deosebita importanta pentru evolutia socului o au tulburarile metabolice. Ele apar ca o consecinta a celor hemodinamice. Hipoxia tisulara provocata de lipsa de oxigen a tesuturilor este cauza devierii metabolismului celular spre anaerobioza si a oxidarii incomplete a hidratilor de carbon. Acestea duc la cresterea nivelului de acid lactic si la scaderea pH-ul sangelui arterial cu instalarea acidozei metabolice.
Initial, exista o acidemie celulara apoi una extracelulara. Acidemia celulara cauzeaza leziuni mitocondriale si duce la ruperea membranei lizozomale care e urmata de eliberarea unor enzime (hidrolaze, fosfataze acide). Aceste enzime produc dezorganizare celulara prin degradarea proteinelor, carbohidratilor si grasimilor.24 În plus, patrunderea de Na+ si H2O in celula si eliminarea K+ din aceasta determina edem si moarte celulara.24
Tabloul clinic
În faza hiperdinamca a socului septic tesuturile par bine perfuzate, tegumentele sunt calde si bine colorate, gradientul de temperatura centrala/periferica este normala. Bolnavul este insa tahicardic, polipneic, tensiunea arteriala are tendinta la scadere si senzoriul este alterat. Confuzia mentala, oliguria, polipneea asociate, uneori, cu sclere subicterice indica afectarea precoce si concomitenta a mai multor viscere cu instalarea MODS.
În faza hipodinamica, tabloul clinic devine asemanator cu cel din socul hipovolemic si include hipotensiune marcata, extremitati reci, cianotice, cu absenta pulsului capilar, oligoanurie, confuzie si alte semne de suferinta viscerala in cadrul MODS.17
Investigatii
Bilantul biologic in socul septic este foarte bogat. Leucocitoza crescuta, cu predominanta formelor tinere, este comuna, iar neutropenia intuneca prognosticul. În 50% din cazuri exista trombocitopenie.15
Într-un numar de cazuri se dezvolta semne biologice de CID (alungirea timpului de protrombina, cresterea niveluui seric al produsilor de degradare a fibrinei si fibrinogenului si scaderea nivelului seric al fibrinogenului), cu aparitia sangerarii.
Hiperglicemia este un semn biochimic frecvent, martor al efectelor citokinelor circulante si eliberarii unor cantitati crescute de catecolamine, cortizol si glucagon. Într-o faza evoluata a socului se poate nota hipoglicemia corelata cu depletia hepatica de glicogen si inhibarea gluconeogenezei.
Se noteaza frecvent in socul septic cresterea bilirubinei si transaminazelor serice cresterea marcata a transaminazelor reflectand afectare hepatica severa sau "ficat de soc".17 În absenta leziunilor ischemice, testele de laborator releva cresterea disproportionata a bilirubinei, in prezenta unei cresteri mai putin marcate a transaminazelor si fosfatazelor alcaline.
Gazele sanguine au valori specifice alcalozei respiratorii. Hipoxemia traduce perturbarile raportului ventilatie/perfuzie la nivel pulmonar. Acidoza lactica progresiva reflecta insuficienta perfuziei tisulare si metabolismul anaerob.
Diagnostic
Se stabileste pe baza urmatoarelor criterii15:
prezenta infectiei
hipotensiunea arteriala
reducerea fluxului sanguin periferic (tegumente umede si reci, extremitati palide, cianotice)
reducerea debutului urinar (oligurie/anurie)
scaderea aportului de O2 cu dezvoltarea acidozei metabolice
Aprecierea stadiului evolutiv pentru soc se poate face prin folosirea raportului dintre frecventa pulsului si valoarea tensiunii arteriale.
Astfel putem avea urmatoarele situatii:15
n Normal: puls/tensiune arteriala = 0,5
n Soc iminent: indice = 1
n Soc manifest: indice = 1,5
La fel de utile, mai ales pentru diagnosticul prezumtiv de soc septic si implicit in instaurarea terapiei adecvate ar fi alterarea senzoriului, oliguria, cresterea necesarului de lichide, intoleranta la alimentatie si asocierea ileusului, dezvoltarea intolerantei la glucoza, trombocitopenie, granulocitoza sau granulocitopenie, scaderea pH-ului mucoasei gastrice.
Conduita terapeutica in socul septic
Scopurile principale urmarite ar fi, in primul rand, controlul vasodilatatiei si restabilirea unei perfuzii tisulare minimale iar apoi sustinerea functiei cardiace pentru a furniza suficient O2 celulelor.
Resuscitarea volemica
Un factor important care contribuie la perfuzia tisulara anormala este hipovolemia. Posibile mecanisme pentru hipovolemie sunt redate in tabelul de mai jos.
Tabel 18. Mecanismele hipovolemiei
|
Staza (in urma vasodilatatiei periferice) |
|
Cresterea permeabilitatii capilare |
|
Cresterea perspiratiei insensibile |
|
Pierderi gastrointestinale (voma, diaree) |
|
Poliurie (in urma hiperglicemiei si glicozuriei) |
Combaterea hipovolemiei este primul pas al reanimarii. Se face cu cristaloizi sau coloizi. Alegerea este controversata deoarece solutiile coloidale, spre deosebire de cele cristaloide, ar reduce incidenta edemelor pulmonar si sistemic ce pot aparea in cursul perfuziei.35
Tabel 19. Avantajele oferite de folosirea coloizilor
|
Capacitatea de a ramane in vas mai mult timp |
|
Obtinerea efectului cu volume reduse |
|
Restabilirea mai rapida a transporului de O2 |
|
Probabilitate mai mica de a dezvolta edem |
Scopul utilizarii fluidelor in socul septic este restabilirea presiunii tisulare de perfuzie si normalizarea metabolismului oxidativ prin corectia hipovolemiei, intoarcerii venoase si imbunatatirea resarcinii si debitului cardiac.
Terapia cu fluide se initiaza cu administrarea unui bolus ce testeaza responsivitatea socului fata de fluide, evaluata prin alura ventriculara, diureza si presiune arteriala.
Presiunea de umplere cardiaca ar trebui sa ajunga la un nivel corespunzator unui debit cardiac crescut asa cum e la un pacient cu soc septic. Acest nivel se situeaza intre 12 si 15 mmHg.35
Tratamentul disfunctiei cardiace
Administrarea doar a fluidelor echilibreaza din punct de vedere hemodinamic pacientul in soc septic doar in proportie de 30 -40%.35 Restul necesita suportul functiei cardiace. Prognosticul este mai bun in cazul administrarii doar a fluidelor.
Efectele catecolaminelor asupra sistemului cardiovascular si debitului sanguin regional sunt determinate si mediate de actiunea asupra diversilor receptori.
Tabel 20. Efectele principalilor agenti adrenergici la nivelul receptorilor (dupǎ Vincent35)
|
Agent* |
Beta-adrenergic |
Alfa-adrenergic |
Dopaminergic |
||
|
Beta 1 |
Beta 2 | ||||
|
Isoprotenerol | |||||
|
Dopexamina | |||||
|
Dobutamina | |||||
|
Dopamina | |||||
|
Epinefrina | |||||
|
Norepinefrina |
|
||||
|
Fenilefrina | |||||
*Agentii sunt dispusi in functie de actiunea asupra tonicitatii vasului: de la cei care produc vasodilatatia pana la cei care fac vasoconstrictie.
Înainte de initierea tratamentului disfunctiei cardiace induse de sepsis trebuie cunoscute cateva principii:
n folosirea unor volume de fluide adecvate este esentiala inainte de folosirea agentilor vasoactivi
n utilizarea agentilor inotrop(+) inaintea utilizarii vasopresorilor (Dopamina, Dobutamina)
n cresterea suportului din partea agentilor vasopresori daca presiunea arteriala medie ramane scazuta in ciuda utilizarii corecte a fluidelor si inotropilor(+)
n adrenalina nu este de prima alegere in sepsis sever si soc septic.
Tabel 21. Agenti adrenergici utilizati la nou-nascuti si copii (dupǎ Davis9)
|
Agent |
Utilizare |
|
Dopamina |
-excelent ca prima linie de atac -doze*: 0-3 (efect dopaminergic) 3-10 (efect beta-adrenergic) >10 (efect alfa |
|
Adrenalina |
-de ales la pacientii neresponsivi la dopamina -doze: 0.01 - 0,05 (efect beta-adrenergic) >0,05 (efect alfa>beta) |
|
Dobutamina |
-excelent beta agonist -produce tahicardie minima -doze: >10 |
|
Noradrenalina |
-excelent alfa agonist -activitate beta redusa -doze: 0,05-1 |
*Doze calculate in mg/kg/min.
Medicatia adrenergica devine indispensabila in conditiile in care umplerea vaselor nu amelioreaza functia cardiovasculara, regland activitatea receptorilor adrenergici cardiaci si periferici.11 Daca presiunea arteriala este satisfacatoare se recomanda Dobutamina (agent inotrop, in special b adrenergic) in doza obisnuita de 15mcg/kg/min.
Dobutamina creste debitul cardiac si transportul de O2. În caz de hipotensiune se prefera Dopamina, cu actiune mixta a b-adrenergica si dopaminergica.11 Doza utilizata este de 5-15 mcg/kg/min, iar efectele sunt inotrope (b-adrenergice) si vasopresoare (a-adrenergice).
Noradrenalina (agent a mai potent) e recomandata cind hipotensiunea persista.11 Se asociaza cu Dopamina si se foloseste o doza mica (1-3 mcg/kg) in scopul pastrarii unui debit renal adecvat ca urmare a efectului dopaminergic.
Un algoritm de utilizare a terapiei cu agenti adrenergici este przentat in fig 10.
Fig 10. Algoritm de utilizarea agentilor adrenergici dupǎ Vincent35
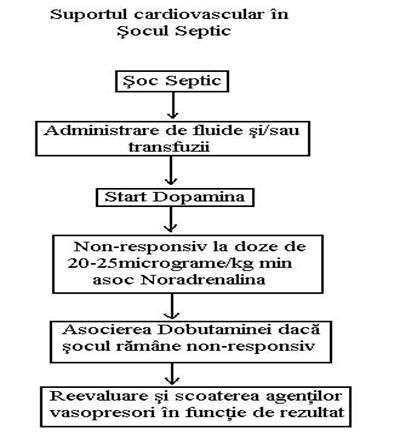
Terapia etiologica
Va fi cat mai precoce instalata si se va face asocierea a 2 antibiotice din care unul va fi aminoglicozid. Se vor prescrie in doze relativ mari dar se va tine seama si de starea functionala a organelor implicate.
Corticoterapia in doze farmacologice suprima raspunsul inflamator dar sunt autori care nu ii recomanda decat in caz de insuficienta suprarenala acuta asociata.
Administrarea unor doze mari de corticosteroizi (30mg de metilprednisolon per Kg) nu a imbunatatit supravietuirea la pacient cu sepsis si chiar a dus la o serie de reactii adverse: infectii secundare cu o frecventa crescuta.
În ciuda efectelor negative ale dozelor crescute de corticosteoizi, un studiu din 2001 indica faptul ca la pacientii cu soc persistent aflati sub ventilare mecanica prelungita si terapie cu fluide doze "fiziologice" de corticosteroizi pot fi benefice3. S-a stabilit ca la acesti pacienti, in ciuda unor valori ridicate ale cortizolului circulant exista o insuficienta relativa a corticosuprarenalei.
Mecanismul propus pentru a explica efectul pozitiv al cotizolului exogen, in ciuda nivelului ridicat al celui endogen este cel de desensibilizare a receptorilor adrenergici: catecolamine cresc presiunea arteriala prin actiune mediata de receptorii adrenergici vasculari iar corticoizii cresc expresia acestor receptori.
Pentru stabilirea acestei insuficiente s-a folosit testul cu ACTH care testeaza raspunsul suprarenalei.32 Totusi nu este atat de util datorita nivelului deja ridicat al cortizolului in plasma si lipsei de rapuns la ACTH. Un nivel mai mic de 20mg per decilitru al concentratiei de cortizol exprima un raspuns inadecvat.32
Administrarea de hidrocotizon (50mg bolus iv 4/zi) si fludrocortizon (50mg/zi) timp de 7 zile au aratat cresterea supravietuirii la pacientii cu soc septic.3 Terapia combinata este utila chiar si la pacientii cu nivel ridicat al cortizolului si la care stimularea cu ACTH nu a crescut cortizolul cu mai mult de 9 mg/dl.3
În concluzie, nu trebuie utilizatedoze inalte de corticosteroizi, iar dozele joase trebuie sa-si dovedeasca utilitatea si in studii ulterioare.
Imunoterapia pentru prevenirea si tratamentul socului septic este in curs de evaluare. Anticorpii monoclonali dirijati contra endotoxinei sunt protectori, ameliorand semnificativ supravietuirea in sepsis si socul septic, obtinandu-se recuperari functionale rapide ale organelor afectate (in stare de insuficienta).
DISFUNCTIA ORGANICA MULTIPLA
Disfunctia organica multipla (MODS) se poate defini ca o dezordine care apare in urma unei afectiuni acute, amenintatoare de viata, avand un potential reversibil al diverselor tulburari homeostatice doar in urma interventiei terapeutice. MODS nu este un proces static, ci unul dinamic, de o severitate variabila. De aceea, termenul de disfunctie organica este mai potrivit decat cel de insuficienta organica. În functie de momentul aparitiei, exista doua tipuri de MODS (vezi fig 11)
Fig 11. Cele doua tipuri de MODS (dupǎ Piper si Sibbald28)
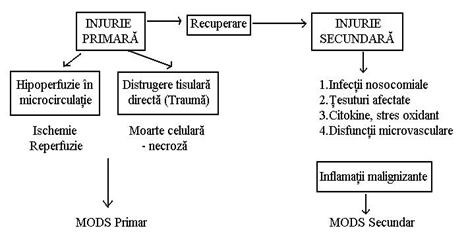
Patogenie
În sepsisul sever si socul septic, sub actiunea endotoxinei microbiene si a mediatorilor eliberati de aceasta, se produce distributia deficitara a fluxului sanguin periferic si reducerea aportului de O2 la tesuturi. În paralel, mediatorii eliberati de endotoxina produc tulburari metabolice care determina cresterea nevoii de O2 a celulelor dar si a incapacitatii acestora de a utiliza O2 (extractie tisulara scazuta).
Factorul unificator pentru dezvoltarea insuficientelor de organ este alterarea metabolismului celular. Sub actiunea IL1 si TNF se realizeaza o stare hipercatabolica, reflectata in cresterea consumului de O2 concomitent cu incapacitatea celulelor de a extrage cantitati adecvate de O din circulatie. Functia celulara de oxidare a substantelor energetice, este alterata, iar productia inadecvata de energie produce suferinta si moartea celulei.
Factorii care concura la instalarea MODS sunt actiunea tisulara directa a mediatorilor elibarati de endotoxina, perfuzia tisulara inadecvata prin maldistributie si incapacitatea tesuturilor de a utiliza oxigenul.
Afectarea organica
Multiple organe si sisteme sunt afectate de MODS (vezi tabel 22). Mai frecvent sunt intalnite disfunctia respiratorie, digestiva, renala si hepatica.
Tabel 22. Organe si sisteme afectate in cadrul MODS (dupǎ Geormǎneanu17)
|
Organe si sisteme |
Suferinta |
|
Cord |
Insuficienta cardiaca |
|
Plaman |
ARDS (sindrom de detresa respiratorie acuta) |
|
Rinichi |
Necroza tubulara acuta |
|
Ficat |
Necroza centolobulara |
|
Vezica biliara |
Colecistita alitiazica |
|
Stomac |
Hemoragie digestiva superioara (ulceratii de stress) |
|
Intestin subtire |
Leziuni superficiale ale mucoasei |
|
Colon |
Colita ischemica |
|
Pancreas |
Pancreatita ischeminca |
|
Sistemul imun |
Imunodepresie |
|
Sistemul coagularii |
CID |
|
SNC |
Alterarea senzoriului |
Disfunctia respiratorie consta intr-un sindrom de detresa respiratorie (de tip "adult") care se poate manifesta dupa aproximativ 72 de ore de la debut si se caracterizeaza prin hipoxemie severa si refractara, mecanica ventilatorie perturbata, edem pulmonar si hipertensiune pulmonara. Procesele infectioase altereaza contractilitatea diafragmului si contribue la hipoperfuzia muschilor respiratori.
Disfunctia miocardica se instaleaza coinsecutiv actiunii unor factori multipli. Acestia sun tulburarile metabolice ale socului (diselectrolitemia, acidoza) efectul inhibitor al factorului depresor miocardic, edemul miocardic difuz, disfunctia receptorilor adrenergici si influxul scazut de calciu. Hipertensiunea pulmonara poate contribui la disfunctia inimii drepte.
Tabel 23. Parametrii de definire a insuficientelor organice (conform scolii franceze de medicina citat de Chiotan6)
|
Organ/sistem insuficient |
Semne clinice si paraclinice |
|
Cardiovascular |
1. AV < 55 batai/min 2. TA< 80 mm Hg 3. Tahicardie sau fibrilatie atriala 4. pH arterial < 7.25 sau > 50 b/min |
|
Respirator |
1. Frecventa < 5 sau > 50 b/min 2. PaCO2 > 50 mm Hg 3. PaO2/FiO2 < 4. Dependenta de respiratie artificiala mai mult de 24h |
|
Renal |
1. Creatinina > 3,5 mg/dl 2. Uree > 120 mg/dl 3. Diureza < 480 ml/zi |
|
Hematologic |
1.Nr leucocite < 1000/mm3 2. Ht < 3. Nr trombocite < 20000/mm3 |
|
Hepatic |
1. IP < 15% cu factor V < 2. Bilirubina totala > 6 mg/dl |
|
SNC |
1. Scor Glasgow < 6 in absenta sedarii |
LEGENDA: AV=alurǎ ventricularǎ; TA=tensiune arterialǎ; PaCO2=presiune arterialǎ a CO2; PaO2=presiune
arterialǎ a O2; FiO2=fractia insiratorie de O2; Ht=hematocrit; IP=indice de protrombinǎ
Disfunctia digestiva. Ruperea barierei intestinale soldata cu trecerea germenilor si a toxinelor bacteriene in circulatie (este mentinut astfel raspunsul inflamator).
Disfunctia renala apare mai tardiv generata partial de un sunt intrarenal. S-au descris glomerulonefrite cu complexe imune circulante. Proteinuria tubulara este de asemenea posibila.
Disfunctia hepatica manifestata initial prin hiperbilirubinemie (clinic este prezent icterul) si usoara crestere a transaminazelor si fosfatazelor alcaline serice. Exista colestaza intrahepatica cu necroza hepatocelulara moderata sau minima initiala. Insuficienta hepatica ulterioara de tip metabolic antreneaza cresterea aminoacizilor serici si diminuarea clearance-ului hepatic.
Insuficienta viscerala multipla (stadiul final evolutiv) apare aproximativ dupa 2-3 saptamani de evolutie17, avand un prognostic diferit in functie de numarul organelor/sistemelor afectate (vezi tabel 24). Aceasta reprezinta faza terminala a procesului hipermetabolic care debuteaza in cursul etapelor initiale ale socului. fiind consecinta leziunilor microvasculare induse de raspunsul inflamator local si sistemic la infectie.
Tabel 24. Prognosticul in MODS (functie de numarul organelor si sistemelor afectate, dupǎ Piper si Sibbald28
|
Nr organe si sisteme afectate |
Procentul de mortalitate (%) |
|
5 sau >5 |
1. Infectiile de cateter
Cateterele intravasculare sunt indispensabile in practica medicala a zilelor noastre, in special in unitatile de terapie intensiva. Desi ele permit accesul vascular necesar pentru nutritie, monitorizare si tratament, uzul lor reprezinta un risc de complicatii infectioase, locale sau sistemice. Majoritatea complicatiilor infectioase sunt datorate utilizarii cateterelor venoase centrale si au o severitate mai mare comparativ cu cele determinate de catetere periferice. În anumite situatii, precum evaluarea hemodinamicii nou-nascutului sau obtinerea unor probe pentru analize de laborator, se impune cateterizarea arteriala, asociata, de asemenea, cu un risc crescut de contaminare si de infectie ulterioara.
Spectrul etiologic care determina infectiile de cateter se suprapune peste cel intalnit in sepsisul cu debut tardiv (vezi tabel 25)27.
Tabel 25. Germeni implicati in infectiile de cateter (dupǎ Nielsen27)
|
Agent etiologic |
Frecvent |
Stafilococi coagulazo- negativi | |
Stafilococ auriu | |
Enterococ | |
E.Coli | |
Pseudomonas | |
Klebsiella | |
Candida |
Din punct de vedere patogenic, alaturi de factorii de virulenta ai agentului etiologic, exista alti factori mai speciali, cum ar fi, tipul materialului din care e constituit cateterul. Astfel cele de Polivinil sau Polietilena sunt mai vulnerabile decat cele din Teflon sau Poliuretan 13 Locul unde e instalat cateterul (membru superior sau inferior, vene centrale sau periferice) precum si durata cateterizarii sunt alti factori implicati in determinismul infectiilor de cateter (vezi tabel 26).
Tabel 26. Incidenta sepsisului cu debut tardiv la nou-nascutii cu greutate mica la nastere in functie de durata cateterizarii (dupǎ Nielsen27
|
Durata cateterizǎrii (zile) |
Incident (%) |
|
>22 |
Cateterul venos periferic (CVP)
Folosirea CVP la nou nascuti se poate complica, ca si la adulti, cu flebite si infectii. Localizarea cateterului, infuzia de lipide emulsionate si durata spitalizarii si a cateterizarii au crescut riscul pentru asemenea complicatii.
Desi bontul ombilical este contaminat masiv curand dupa nastere, cateterizarea vaselor ombilicale este adesea utilizata la nou-nascut pentru accesul vascular. Factorii de risc descrisi in functie de abordarea arteriala sau venoasa ombilicala. La prematurii cu greutate mica la nastere, care au primit mai mult de 10 zile tratament antibiotic, s-a descris un risc crescut la cateterizarea arterei ombilicale.13 Cei care au fost alimentati parenteral au avut un risc crescut la cateterizarea venei ombilicale.
Tratamentul infectiilor de cateter este in primul rand cel local si consta in inlaturarea cateterului contaminat si tratamentul plagii supurate. Rezultatele obtinute utilizand tratamentul antibiotic sunt foarte discordante deoarece, de cele mai multe ori, germenii cauzali sunt rezistenti .Se vor utiliza, in mod obligatoriu, asociatii de antibiotice.
Regulile de profilaxie raman de baza si se pot rezuma in tabelul urmator.15
Tabel 27.Profilaxia infectiilor de cateter
|
- folosirea, de preferinta, a venelor membrelor superioare |
|
- utilizarea cateterizarii doar la nevoie |
|
- respectarea regulilor de asepsie pe toata durata cateterizarii |
|
- scurtarea la maximum a duratei de folosire a acestui procedeu |
|
- intreruperea cateterizarii la cea mai mica suspiciune de infectie |
2. Complicatiile oxigenoterapiei
Atelectazia de rezolutie
Atelectazia survine la administrarea indelungata a unor concentratii crescute de O2 (80-100%). Poate sa apara in arii pulmonare cu raport ventilatie/perfuzie scazut si este consecinta inlocuirii azotului de catre O2. Oxigenul, mai solubil in sange comparativ cu azotul, trece in circulatie, determinand o reducere a volumului alveolar. Aceasta favorizeaza colabarea alveolara.
Toxicitatea pulmonara a O2
Este dependenta de durata expunerii la concentratii mari de O2 si de valoarea presiunii partiale alveolare a acestuia. Toxicitatea este expresia aparitiei radicalilor liberi ai oxigenului care isi exercita efectul prin interactiune cu ADN-ul celular, cu lipidele si proteinel membranare. Aceste efecte constau in cresterea permeabilitatii capilare, distructii celulare si proliferarea pneumocitelor de tip II.
Fibroza retrolenticulara
Apare la administrarea de O2 pur ceea ce poate induce proliferare vasculara anarhica si fibroza. Acestea pot favoriza dezlipirea de retina si cecitatea definitiva.
Efectul Haldane
FiO2 inalt determina o crestere a presiunii alveolare a O2 ceea ce favorizeaza difuziunea sa si oxigenarea sangelui capilar alveolar. Oxihemoglobina, a carei concentratie creste in aceste conditii, are o afinitate redusa pentru CO2 comparativ cu hemoglobina redusa. Astfel se explica aparitia in sangele capilar pulmonar a unui procent crescut de CO2 cu o crestere consecutiva a PaCO2.
3. Complicatiile ventilatiei mecanice
Desi nu reprezinta o forma curativa ci una suportiva de tratament, ventilatia mecanica ramane o modalitate terapeutica esentiala in reusita tratamentului in sepsis. Totusi, este un proces care nu respecta fiziologia aparatului respirator.
Folosirea unor niveluri presionale si volume variabile, a unei rate ventilatorii si a unei concentratii inspiratorii a oxigenului (FiO2) diferite fata de parametrii normali duce uneori, la agravarea si nu la imbunatatirea afectiunii pulmonare. Aceste presiuni, fluxuri si volume anormale pot ele insele sa induca afectare pulmonara.
Utilizarea unor volume curente prea mari favorizeaza cresterea volumului alveolar la nivelul alveolelor inca indemne, ceea ce predispune la aparitia volotraumei. Regimul ventilator cu volume si presiuni mari in caile aeriene poate avea drept consecinta rupturi ale peretilor cailor aeriene distale si alveolelor, barotrauma, cat si distructii ale capilarelor adiacente favorizand edemul pulmonar.
Ventilatia cu presiuni si volume excesive poate afecta sinteza surfactantului si poate constitui un element chemotactic pozitiv si activator al neutrofilelor si al TNFα, favorizand aparitia unei reactii inflamatorii locale, cu mediere mixta. Acest efect secundar poarta denumirea de biotrauma.
|
Politica de confidentialitate |
| Copyright ©
2024 - Toate drepturile rezervate. Toate documentele au caracter informativ cu scop educational. |
Personaje din literatura |
| Baltagul caracterizarea personajelor |
| Caracterizare Alexandru Lapusneanul |
| Caracterizarea lui Gavilescu |
| Caracterizarea personajelor negative din basmul |
Tehnica si mecanica |
| Cuplaje - definitii. notatii. exemple. repere istorice. |
| Actionare macara |
| Reprezentarea si cotarea filetelor |
Geografie |
| Turismul pe terra |
| Vulcanii Și mediul |
| Padurile pe terra si industrializarea lemnului |
| Termeni si conditii |
| Contact |
| Creeaza si tu |