
INFARCTUL MIOCARDIC ACUT
Particularitati clinice si terapeutice
CAPITOLUL I
Definitia Infarctului Miocardic Acut cu Supradenivelare ST
Infarctul miocardic acut reprezinta una dintre cele mai mari probleme de sanatate in intrega lume , fiind in numerose tari principala cauza de mortalitate.Tocmai de aceea la ora actuala se incearca o cat mai buna cunoastere a fenomenului si un management terapeutic care sa asigure o rata de supravietuire cat mai mare.
Acesta reprezinta un sindrom coronarian acut malign asociat cu distructia miocitelor.Este deci rezultatul unui proces ischemic acut sustinut si prelungit cu o probabilitate mare de evolutie spre ireversibilitate.
In timp numeroase definitii au incercat sa caracterizeze cat mai precis aceasta afectiune.Cea mai recenta este rezultatul colaborarii ESC si ACC.
Definitia Infarctului Miocardic a ESC/ACC:
1.Cresterea caracteristica sau scaderea graduala (troponina) si cresterea rapida si scaderea progresiva (CKMB) a markerilor de necroza miocardica asociat cu minim unul din urmatoarele criterii:
Simptomatologie caracteristica pentru boli coronariene ischemice
Unde Q patologice pe ECG
Modificari ECG tipice pentru ischemie (supra /subdenivelare ST)
2.Determinari patologice ale unui infarct miocardic acut
Definitia Infarctului Miocardic constituit
1.Unde Q patologice pe ECG seriate .Pacientul poate sa isi / sa nu isi aminteasca simptomatologia anterioara.Markerii biochimici s-au normalizat sau sunt in curs de normalizare in functie de perioada de timp ce a trecut de la aparitia infarctului.
2.Caracteristicile ale unui infarct miocardic vindecat sau in curs de vindecare.
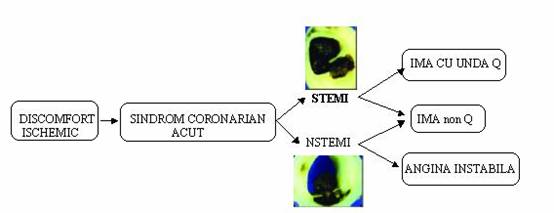
Fig.1.Clasificarea sindroamelor coronariene acute.Adaptat dupa EM Antman, E Braunwald - Myocardial Infarction, in 'Heart Disease: a textbook of cardiovascular medicine', 7th edition, WB Saunders, 2005
2.Epidemilogia si etiologia infarctului miocardic
Infarctul miocardic continua sa ridice probleme serioase de diagnostic si tratament atat in tarile dezvoltate cat si in tarile in curs de dezvoltare.Tinand cont ca incidenta evenimentelor coronariene ischemice doar in Statele Unite se ridica undeva la 1680000 / an in 2001 din care 500000 reprezentau doar infarct miocardic cu supradenivelare de ST, putem usor estima amploarea evenimentului.
Totusi se remarca o scadere a mortalitatii , atat prin scaderea incidentei cat si prin scaderea ratei fatalitatii la cei diagnosticati deja cu infarct miocardic cu supradenivelare de ST.La aceste rezultate au contribuit campaniiele de educatie sanitara adresate pouplatiei cat si elaborarea unor Ghiduri de Diagnostic si Tratament de o foarte mare acuratete.
Din punct de vedere al etiologiei situtia se prezinta astfel:
.Ateroscleroza-fisura placii de aterom reprezinta peste 90% din cauzele STEMI
2. Boli ale arterelor coronare
Arterite
-lues
-granulomatoze
-panarterita nodoasa
-boala Kawasaki
-lupus
-spondilita ankilopoetica
-poliartrita reumatoida
Traumatisme
-laceratii
-tromboze
-iatrogen
Boli metabolice sau proliferative intimale
-boala Hurler
-homocisteinemie familiala
-boala Fabry
-amiloidoza
-scleroza inima
-hiperplazie intimala asociata cu contraceptie steroidiana
Spasm coronarian
Disectie de aorta sau coronare
Embolii
-endocardite infectioase sau neinfectioase
-prolaps de valva mitrala
-trombi murali
-emboli datorati valvelor prostetice
-by pass cardio-pulmonar
-cateterism cardiac
-emboli paradoxali
-fibrelastoza
Boli congenitale
-origine anormala a arterelor coronare din venele
pulmonare
-sinus valsalva anterior
-fistule arterio-venoase coronariene
-anevrism de coronara
3.Disproportia intre cererea si aportul de oxigen
Stenoze aortice
Insuficiente aortice
Intoxicatie cu CO
Tireotoxicoza
Hipotensiune prelungita
Diferentiere incompleta de valva aortica
4.Afectiuni hematologice
Policitemia vera
Trombocitoza
CID
Purpura trombocitopenica
Hipercoagulabilitate
5.IMA cu artere coronare normale
6.Altele:
Abuz de cocaina,amfetamine
Sarcina
Infectii cu Coxakie B
Boala Mc Alliste
Boala de Castro
3.Aspecte morfo si fiziopatologice
Ateroscleroza coronariana este cea mai frecventa cauza a infarct miocardic cu supradenivelare de ST, iar ventriculul stang cea mai frecventa localizare. Secventa morfopatologica a initierii necrozei miocardice cuprinde trei etape : formarea placii , fisura / ruptura placii si tromboza.Aceste fenomene sunt precipitate de prezenta unor factori de risc si conditii favorizante (vezi mai jos).
Factorii de risc ai aterosclerozei si implicit ai infarctului miocardic cu supradenivelare de ST sunt clasificati in:
Traditionali:hipercolesterolemia (cresterea cu 10% colesterol seric creste riscul pentru BCI cu 20-30%) , LDL si TG crescute , HDL scazute , fumatul cronic (creste riscul de 2-3 ori) , HTA (7mm Hg peste valarea bazala creste riscul cu 27% pentru boli cardiovasculare) ,diabetul zaharat (creste riscul de 2-4 ori la barbati si de 3-7 ori la femei) obezitatea si sedentarismul, ,tipul A constitutional, stressul ,istoric familial de BCI , hiperuricemia
Trombogenici: fibrinogen crescut , factor VII scazut , factor von Willebrand scazut , PAI crescut , tPA scazut , ATIII scazuta , homocisteina crescuta , lp(a) crescuta , estrogeni scazuti , prezenta D-dimeri , activitate anormala trombocite.
Inflamatori:leucocite crescute ,PCR crescuta , vascozitatea plasmei crescuta , fibrinogen crescut , Ac anti LDL oxidaza , infectie cronica cu Chlamydia (ROXIS) ,CMV , H.pylori
Genetici:polimorfism gene ce codifica enzima de conversie , Apo E, angiotensinogenul , factorul V , istoric familial de BCI la barbati >55ani si femei>65ani
Nemodificabili : sex (masculin) , varsta (>55 ani barbati ,>65 ani femei) antecedente personale si familiale de BCI
|
FR ce prin eliminare scad riscul |
Fr ce ce prin reducere probabil scad riscul |
FR ce prin modificare probabil scad riscul |
FR neinfluentabili |
|
TUTUN LDL crescut HTA DIETA bogata in COLESTEROL/GRASIMI HVS FIBRINOGEN CRESCUT |
DZ SEDENTARISM HDL scazute TGcrescute OBEZITATE |
Lp a crescuta HOMOCYS POSTMENOPAUZA ALCOOL INFLAMATIE PSIHOSOCIALI STRESS OXIDATIV |
VARSTA SEX ISTORIC FAMILIAL |
Tabel.1.Clasificarea factorilor de risc aterosclerotici.Adaptat dupa EM Antman, E Braunwald - Myocardial Infarction, in 'Heart Disease: a textbook of cardiovascular medicine', 7th edition, WB Saunders, 2005
Ateroscleroza reprezinta un proces evolutiv care debuteaza in timpul vietii intrauterine . Principalele etape ale formarii placilor aterosclerotice implica patrunderea lipoproteinelor subendotelial ca urmare a unor modificari functionale ale edoteliului , unde in urma unor transformarii prin oxidare devin agenti proinflamatori ce determina aderarea si migrare la acelasi nivel a monocitelor. Macrofagele scavenger ingera materialul lipidic , transformandu-se in celule spumoase. Consecinta a eliberarii unor factori de crestere de catre macrofage si celulele endoteliale , prolifereaza celulele musculare netede cu formarea unui matrix extracelular (colagen I si III , elastina , proteoglicani ) ce formeaza capsula fibroasa a placii. In interiorul acestei capsule se depoziteaza lipidele eliberate din macrofagele ce mor.Tot macrofagele sunt responsabile de eliberarea unor substante toxice , printre care radicalii liberi ce altereaza endoteliul , cu aderarea trombocitelot care la randul lor elibereaza factori de crestere ce favorizeza proliferarea celulelor musculare.
Placile pot fi clasificate in stabile ,care de obicei nu au risc de dezvoltare infarct, vulnerabile si instabile .Acestea din urma sunt predispuse trombozei cu ocluzia coronarei.Placile vulnerabile sunt cele tinere , cu un continut bogat lipidic , cu multe macrofage , o capsula fibroasa subtire si localizate in puncte de ramificatie. Structra capsulei poate fi influentata de o serie de factori printre care IFN sintetizat de catre limfocitele T helper activate local cu efect inhibitor pe sinteza de colagen , metaloproteinaze ce degradeaza elementele constitutive ale capsulei . De asemenea vasospasmul segmentar la nivelul zonei cu placa , geometria placii sau shear stressul local pot predispune la fisura si ruptura. In general ruptura survine in urma unui proces inflamator acut sau subacut.
In urma acestiui eveniment este expus fluxului snguin un material intens trombogenic.Factorul tisular eliberat de macrofagele din miezul lipidic activeaza calea extrinseca cu aparitia tombozei la nivelul placii.
Fig.3.Aparitia trombusului la nivelul unei placi de aterom fisurate.
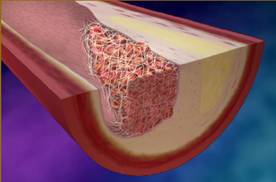
In cazul STEMI avem de-a face cu o ulcerare profunda a placii cu aparitia unui tromb voluminos si fix ce determina oprirea brusca a fluxului sanguin.Uneori poate persista un flux rezidual anterograd pentru scurt timp , iar in cazul pacientilor cu boala coronara cronica , un flux retrograd semnificativ datorat circulatiei colaterale. Infarctul miocardic cu supradenivelare de ST se asociaza cu necroza transmurala de coagulare , specifica infarctului , care implica elongarea miofibrilelor , pinocitoza nucleului , congestie vasculara , fagocitoza si depozite amorfe , proeminente fara calciu in mitocondrii . Necroza cu benzi de contractie datorata unui influx intracelular de calciu (leziune de reperfuzie) si miocitoliza (datorata ischemiei prelungite) reprezinta alte aspecte morfopatologice prezente in infarct. Modificarile urmeaza o dinamica bine definita , dar destul de greu de evidentiat in primele 6-12 ore .Evolutia se indreapta pe parcursul catorva saptamani spre formarea unei cicatrici fibroase ce inlocuieste structurile miocardice normale.(vezi tabelul. 2 .)
Fiziopatologia infarctului este expresia alterarii functiei sistolice a miocardului deservit de cornara ocluzionata.In consecinta vor aparea diverse forme de anomalii de contractie :desincronizare , hipokinezie , akinezie , diskinezie ; in acelas timp miocardul viabil devenind hiperkinetic.Uneori miocardul presupus viabil isi pierde functia contractila ca urmare a unui fenomen numit ischemie la distanta (pierderea aportului sanguin datorat unor colaterale provenite din artera infarctizata).Comnsecutiv afectarii functiei sistolice poate apare disfunctia ventriculului stang (severitate direct proportionala cu cantitatea de miocard afectat) care duce la modificari ale volumului telediastolic al ventriculului stang , ale fractiei de ejectie a ventriculului stang (indici de prognostic foarte imporatnti in STEMI) etc.Si proprietatile diastolice ale ventriculului stang sunt alterate , ele asociindu-se cu diminuari ale ratei de scadere maximala a presiunii ventriculului stang , timpului acordat umplerii ventriculului stang si cresteri ale presiunii telediastolice a ventriculului stang .Aparitia scaderii compliantei diastolice este cea mai precoce modificare si se observa la o afectare a minim 8% din miocard.
Urmare a acestor fenomene se initiaza un proces de remodelare cu modificarea formei , dimensiunilor si grosimii. Dilatarea si alungirea zonei de infarct (apexul este cel mai sensibil) determina o crestere a tensiunii parietale a ventriculului stang (legea lui Laplace) si se genereaza un cerc vicios ce agraveaza dilatarea.Apar si zone de hipertrofie in moiocardul viabil.In timp edemul si infiltratul inflamator se retrag , iar cicatricea fibroasa aparuta creste rigiditatea zonei prevenind miscarea sistolica paradoxala a peretelui.
Uneori zona de infarct se poate expansiona ,determinand o dilatare si subtiere acuta a regiunii , neexplicate de necroza miocardica.Posibilele cauze sunt : distrugerea si dezorganizarea miocitelor normale cu pierdere tisulara mare in zona necrotica , alunecarea bandeletelor contractile intre ele .
|
MICRO.E. |
Faza reversibila : depletie de glicogen , balonizare miocite , relaxare miofibrile Faza ireversibila : dezorganizare sarcolemala , densitati amorfe mitocondriale |
||||||
|
HISTO CHIMIE |
Defecte de colorare cu clorura de trimetiltetrazolina |
||||||
|
MICRO OPTICA |
0-3,5 ore |
3,5-9 ore |
9-16 ore |
16-72 ore |
3-8 zile |
8zile-6 sapt |
>6 sapt |
|
Aspect ondulat fibre de la periferia zonei de infarct |
Edem post necroza de coagulare Hemoragii focale Infiltrat inflamator cu PMN Acumulare de hematii Crestere depozite lipidice in celule musculare netede |
Progresie necroza de coagulare Nuclei picnoticisi citoplasma eozonofila a celulelor musculare netede Benzi contractie miocitara |
Necroza de coagulare cu pierdere de nuclei si striatii Infiltrat inflamator cu PMN aspect de hialinizare |
Distructie si fagocitoza miofibrile de catre macrofage Infiltartcu limfocie, macrofage si fibroblasti |
Definitivare fagocitoza Aparitie tesut de granulatie cu neoangio geneza si reactie fibroasa |
Cicatrice matura fibroasa |
|
|
MACRO |
Paloare |
Paloare si,uneori, hiperemie |
Zona periferica hiperemica,zona centrala neteda ,galben bruna Scadere grosime perete ventricular |
Zona centrala galbena si neteda, limite rosii brune si deprimate |
Zona gelati noasa gri ,ulterio rzona de cicatrice fibroasa alb sidefie dura |
||
Tabel Secventa temporala a determinarilor morfopatologice dupa instalarea STEMI.Adaptat dupa EM Antman, E Braunwald - Myocardial Infarction, in 'Heart Disease: a textbook of cardiovascular medicine', 7th edition, WB Saunders, 2005
La nivel celular aceste fenomene sunt rezultatul afectarii metabolismului fosfatilor macroergici , fosforilarii oxidative , homeostaziei calciului cu acumulare excesiva intramiocitara si a electrofiziologiei miocitare cu scaderea potentialului de repaus , amplitudinii si duratei potentialului de actiune. Diversele forme de manifestere ale acestor modficari variaza de la miocard ischemic , necrozat , siderat , hibernant.
4.Diagnostic clinic si paraclinic
Clinicinfarctul miocardic cu supradenivelare de ST are un debut brusc, in cele mai multe cazuri, fara o cauza aparenta.Poate apare in repaus fara factori precipitanti , in timpul unui efort fizic , stres emotional sau orice conditie de suprasolicitare.Simptomul dominant in acest caz este discomfortul ischemic sever , cu o durata > 30 minute ce nu cedeaza la nitroglicerina ; descris ca o senzatie de presiune , constrictie , zdrobire in regiunea precordiala si cu iradiere spre gat , regiune cervicala , brate in special in regiunea cubitala , mandibula , omoplat , epigastru ; insotit de anxietate , greata , varsaturi , diaforeza . In anumite situatii debutul este gradat cu prodroame.In aproximativ 50 % din cazuri debutul este atipic fara discomfort ischemic ci cu dispnee , oboseala , sincopa , confuzie , AVC , mai ales in cazul varstnicilor , femeilor , diabeticilor , celor cu IC prexistenta.Daca infarctul miocardic cu supradenivelare de ST este insotit de complicatii majore , acestea pot domina tabloul.
Examenul fizic este de obicei nespecific si fara multe elemente sugestive.Se pot observa semne ale activarii simpatice : diaforeza , paloare , tahicardie , hipertnsiune.In cazul rectivitatii parasimpatice crescute se remarca bradicardia , tegumentele reci si uscate , hipotensiunea , fenomenele digestive.Poate apare atat hipertensiune cat si hipotensiune, care reprezinta un semn al posibilei evolutii spre soc cardiogen.Majoritatea pacientilor sunt febrili dupa 4-6 ore de la debut , temperatura normalizandu-se la 5-6 zile.Pulsul arterial periferic este fie normal fie diminuat , permitand excluderea unei suspiciuni de disectie de aorta.Presiunea venoasa jugulara poate fi crescuta in infarctul de ventricul stang sau de ventricul stang si drept. Auscultatia poate evidentia zgomote asurzite , zgomote de galop urmare fie a compliantei scazute , fie a insuficientei de pompa , sufluri sistolice datorate regurgitarii mitrale , tricuspidiene sau rupturii de sept interventricular.Frecatura pericardica apare destul de frecvent , de obicei dupa a doua zi .Uneori pot fi auscultate raluri de staza in bazele pulmonare.Este recomandata realizarea unei examinari abdominale si a unei evaluari neurologice , datorita riscului de embolie cerebrala asociata infarctului
|
Tabel.3.Modalitati atipice de debut (dupa Bean)Adaptare dupa
"Braunwald's Heart Disease" |
||
|
Angina pectorala stabila,clasica |
||
|
Durere cu localizare atipica |
||
|
Manifestari ale SNC asemanatoare cu AVC |
||
|
Teama si nervozitate |
||
|
Manie sau psihoza subita |
||
|
Sincopa |
||
|
Slabiciune intensa |
||
|
Indigestie acuta |
||
|
Embolizare periferica |
Aceasta etapa a diagnosticului trabuie realizata cat mai rapid cu putinta , dar in acelas timp cat mai riguros , putand oferii indicii importante in ceea ce priveste strategia terapeutica optima si prognosticul pacientului.Nu trebuie omisa nici evaluarea existentei unor factori de risc asociati , comorbiditati , tratamente in desfasurare.
Modificarile biologice utile pentru diagnostic se refera la enzime de citoliza (CK,CK-MB si izoformele sale , LDH) si la markerii neenzimatici (mioglobina , dar mai ales troponinele). Dinamica eliberarii lor are anumite caracteristici utile in diagnostic si urmarire .CK apar in plasma la 6 ore , valori diagnostice reprezentand dublul valoarii maxime normale.Ating maximul in 18-48 ore si dispar in 1-4 zile.Din pacate sunt nespecifice pentru miocard(CK-MB este mai specifica).Uneori pentru diagnostic se mai foloseste si raportul izoformelor CK-MB(>1,5).De asemenea un nivel absolut de CK-MB2>1U/l sau o fractie CK-MB2 sau 3 >2,5 au o sensibilitate de 90,5% la 6 ore.Mioglobina desi atinge varful mai precoce decat CK , este mai putin specifica , dar are valoare prognostica , un nivel crescut asociindu-se cu un risc de mortalitate mai mare.Troponinele reprezinta markeri serici cardiaci mult mai sensibili si specifici. Exista doua tipuri utile in diagnostic: T si I , ultima avand specificitate mai mare.Ambele sunt eliberate precoce si comparativ cu CK persista mai mult in sange (10-14 zile).Alti markeri ce pot fi determinati au specificitate redusa (LDH,AST)
|
Marker |
Aparitie |
Nivel maxim |
Tabel.4
.Evolutia temporala a principalilor markeri de necroza valoare bazala |
||||
|
Mioglobi na |
1-4h |
6-7h |
24h |
||||
|
cTnI |
3-12h |
24h |
5-10zile |
||||
|
cTnT |
3-12h |
12h-2zile |
5-14zile |
||||
|
CK_MB |
3-12h |
24h |
48-72h |
||||
|
LDH |
10h |
24-48h |
10-14zile |
||||
Din punct de vedere paraclinic cel mai abordabil mijloc este ECG (Se=60%,Sp=90%).Se urmaresc cele 12 derivatii clasice sau 18 derivatii Aspectul de infarct transmural se caracterizeaza prin evolutivitate :o etapa acuta initiala , in primele 4 ore cu supradenivelare ST maxima si convexa in sus, ce include unda T, dar fara aparitia Q.In etapa de infarct constituit (pana la 3 saptamani post infarct miocardic cu supradenivelare de ST) se observa toate cele 3 tipuri de leziuni ischemice , reducerea progresiva a supradenivelarii de ST , aparitia si accentuarea undei Q.Tot acum se dezvolta si unda T negativa , simetrica .Aceste modificari pot produce si o imagine in oglinda in derivatiile opuse sediului infarctului.Stadiul subacut (pana la 2-3 luni) prezinta aspect de necroza-ischemie , Q persistenta si T negativa cu regresie.In faza cronica (infarctul schelar) ,caracteristica este prezenta Q.Uneori poate apare aspectul de ST inghetat, in special la infarcte anterolaterale cu anevrism sau cicatrici intinse.Persistenta undei T poate sugera o ischemie reziduala sau o zona de miocard hibernant.
|
Vas lezat |
Localizare angiografica |
ECG |
Mortalitate la 30 zile |
Mortalitate la 1 an |
|
IVA in segment proximal |
Proximal pana la prima perforanta |
Supradenivelare ST in V1-V6,DI,aVL Bloc de ramura sau bloc fascicular | ||
|
IVA ,segment mijlociu |
Proximal pana la diagonala mare ,dar distal de prima perforanta |
Supredenivelare ST in V1-V6, DI,aVL | ||
|
IVA segment distal sau diagonala mare |
Distal de diagonala mare sau diagonala mare |
supradenivelare ST V1-V4 sau DI,aVL,V5,V6 | ||
|
Inferior, postero-lateral VD |
ACDproximal ACx |
Supradenivelare ST si oricare din V1,V3r,V4r V5,V6 R>S in V1,V2 | ||
|
IMA inferior mic |
ACD distal LCx proximal |
Tabel.5 .Aspecte ECG in functie de localizarea anatomica a ocluziei si prognosticul la 30 de zile si la 1 an ,utilizand rezultatele studiului GUSTO-1.Adaptat dupa Topol,Textbook of Cardio-vascular Medicine,editia a doua,Lippincot,2002
Exceptii de la aspectul clasic implica prezenta unui BRS nou instalat , concomitent cu manifestarile clinice.In mai mult de 10% din cazuri ECG nu prezinta nici o modificare, in acest caz recomandadu-se efectuarea de trasee seriate.
Mijloace imagistice neinvazive pentru diagnostic sunt ecocardiografia , recomandata cand ECG nu este diagnostic sau cand se suspicioneaza complicatii. Indica tulburarile de cinetica ,disfunctia ventricoluluii stang ,etc.Cu ajutorul ECO Doppler se poate estima severitatea regurgitarii mitrale sau tricuspidiene , localiza o ruptura ventriculara sau identifica prezenta tamponadei cardiace.Alte tehnici , neutilizate insa in mod curent in Roamnia sunt:CT , RMN , imagistica nucleara.
5.Complicatiile infarctului miocardic cu supradenivelare de ST
Evolutia STEMI poate fi influentata de numeroasele complicatii acute sau tardive ce se pot produce.Acestea sunt reprezentate de:
Tulburari hemodinamice ( hipotensiune , insuficienta de pompa , congestie pulmonara , soc cardiogen )
Tulburari de ritm si de conducere
Complicatii mecanice (ruptura de perete liber , ruptura de sept , regurgitare mitrala , anevrism ventricular , pseudoanevrism)
Durere toracica recurenta (reinfarctizare,ischemie recurenta sau pericardita)
Tromboembolism ( AVC ischemic , trombembolism pulmonar sau tromboza venoasa profunda)
Altele (febra prelungita , retentie de urina , sindrom mana-umar, depresie , psihoza)
Tulburarile hemodinamice se datoreaza: intinderii necrozei , zonelor de miocard siderat sau hibernant ,tulburarilor de ritm si conducere , hipovolemiei relative sau absolute , complicatiilor mecanice , trombembolice , suprainfectiilor sau prezentei unei patologii cardiace asociate.
CLASELE FUNCTIONALE KILLIP (se bazeaza
exclusiv pe criterii clinice) I. -fara
disfunctie de pompa II. -IVS
usoara sau moderata III. -edem
pulmonar acut IV. -soc
cardiogen
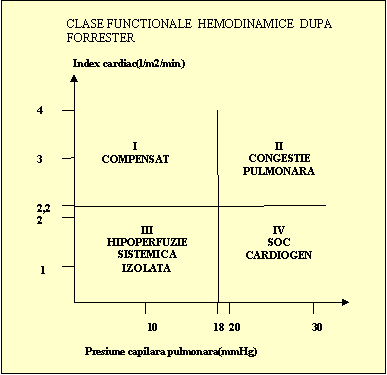
Fig.5 .Criterii de evaluare a severitatii
tulburarilor hemodinamice
Tulburarile de ritm se impart in supraventriculare (fibrilatie , flutter ,TPSV , tahicardie sinusala , ESA ) si ventriculare ( fibrilatie , flutter , tahicardie , ritm idioventricular , ESV). Mecanismele incriminate sunt : pierdere de potential membranar de repaus , mecanisme de reintrare , fenomenul de wash-out post reperfuzie. In cazul celor atriale se mai adauga suparastimularea simpatica , dilatatia atriala , efectele proaritmice ale pericarditei sau ale infarctului atrial . Hipopotasemia , hipomagneziemia , hipercalcemia intracelulara , acidoza , productia crescuta de radicali liberi si acizi grasi liber sunt substratele acestor aritmii.
Bradiaritmiile si tulburarile de conducere ( blocurilede ramura sau atrio-ventriculare) se datoreaza stimularii vagale exagerate si lezarii directe prin ischemie a tesutului de conducere.Asistolia ventriculara se datoreaza incapacitatii nodului sino-atrial de a genera impulsuri sau unui bloc complet atrio-ventricular.
Ruptura de sept interventricular sau de perete liber ventricular se datoreaza unui infarct intins produs pe un miocard dilatat si se produce la zona de jonctiune cu tesutul normal.Regurgitarea mitrala este datorata necrozei de muschi papilar posterior sau tardiv prin dilatarea inelului mitral post disfunctie severa de ventricul stang.
Durerea ischemica recurenta precoce (<14 zile) se datoreaza instabilitatii patului coronarian.Se poate produce si extensia infarctului , recidiva postinfarct sau reinfarctizarea , ischemia silentioasa.
Pericardita se datoreaza unei necroze excesive pana la nivelul epicardului si se produce mai frecvent in prima saptamana.Incidenta sindromului Dressler a scazut aproape de zero la ora actuala (pericardita tardiva cu mecanism imun).
Trombembolismul se produce prin mobilizarea unor trombi localizati la nivelul anevrismului , cicatricii ventriculare sau atriului in caz de fibrilatie.In cazul emboliei pulmonare, cauza o reprezinta trombi formati exclusiv in teritoriul venos.
CAPITOLUL II
1.Obiectivele tratamentului
Obiectivul principal al tratamentului este prevenirea mortalitatii si morbiditaii post infarct, deci imbunatatirea prognosticului individual pe termen scurt , mediu si lung.Analizand defalcat pe etape , mijloacele pentru realizarea acestui obiectiv sunt:
Preventie primara
Restabilirea fluxului coronarian cat mai precoce posibil , dar chiar si revascularizarea tardiva se pare ca aduce beneficii pe termen lung in ceea ce priveste remodelarea miocardica.
Limitarea intinderii necrozei tocmai prin restabilire flux , prin scaderea nevoilor energetice ale miocardului , manipularea surselor de energie din miocard , limitarea leziunilor microvasculare,etc
Terapia si preventia complicatiilor (moarte subita coronaiana, aritmii ,insuficienta cardiaca,etc)
Preventie secundara
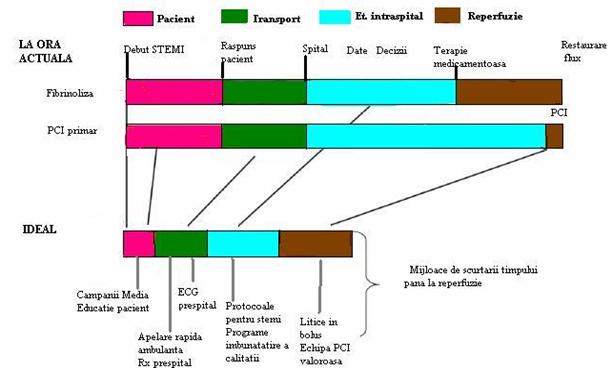
Fig. 6.Schema obiectivelor terapeutice raportate la timp :practica actuala si posibilele imbunatatiri aduse pentru cresterea beneficiilor .Adaptat dupa Antman et al.,2004 ACC/AHA Practice Guidelines For Management of Patient with ST-elevation Myocardial Infarction
2.Preventie primara
In populatia generala se intalnesc doua categorii de persoane expuse in mod special riscului de dezvoltare a unui infarct.Pe de-o parte sunt persoanele aparent sanatoase , dar cu multiplii factori de risc cardiovasculari , iar pe de alta parte sunt persoanele cu boli cardio-vasculare.In ambele situati se impune un program de preventie primara , deoarece un infarct implica un impact negativ asupra individului si eforturi financiare mult mai mari.Este mult mai putin costisitor si solicitant pentru individ si societate sa previna ,decat sa trateze.
Un prim aspect al preventiei primare este legat de educatia sanitara a fiecarei persoane , cu constientizarea importantei evaluarilor periodice , capabile sa identifice factori de risc si impactul lor.Evident aceasta etapa este urmata de un program sustinut de control al acestora, mai ales la persoanele cu mai mult de doi (beneficiul maxim apare la cei cu minim doi factori de risc).Intre aceste mijloace de preventie se numara diagnosticarea diabetului zaharat si compensarea lui , identifiacarea dislipidemiilor si recomandarea scaderii colesterolului , lipidelor plasmatice , opirea fumatului , administrare profilactica de acid acetil salicilic (75-162 mg/zi) , controlul tensiunii arteriale.In cazul prezentei unei boli cardiace sau a uneia renale echivalente ca risc se impune tratament adecvat , cu monitorizare si evaluare periodica a pacientului si ajustare a interventiilor terapeutice in functie de evolutie.
Studiile indica rezultate extrem de favorabile urmare a depistarii si tratamentului dislipidemiei la pacientii cu boala cardiaca diagnosticata.In acest caz pe langa masurile nonfarmacologice se utilizeaza medicatie hipolipemianta, in special statine.Totusi un tratament agresiv hipocolesterolemiant are un raport cost-eficienta relativ nefavorabil la cei fara boala coronariana .In acest caz se impun interventiile populationale legate de dieta , exercitiu fizic si modificarea stilului de viata.
Oprirea fumatului , masura necostisitoare si cu efecte adverse minime , trebuie incurajata la toti pacientii.Acestia ar trebui sa primeasca consultanta si sa fie monitorizati in efortul lor.
Controlul judicios al nivelului glicemic se dovedeste eficient , mai ales daca se asociaza cu controlul dislipidemiei.Hipertensiunea arteriala necesita corectare imediata , controlul ei putand scade riscul de evenimente coronariene cu pana la 14%.Alegerea schemei terapeutice optime reprezinta cheia rezultatului.Combaterea sedentarismului , obezitatii , unor factori psihologici cu potential declansator al unui infarct se impun.
Un impact pozitiv in alte tari l-au avut campaniile de sanatate publica , menite sa informeze si sa educe individul cu privire la atitudinile corespunzatoare fata de boala , factorii de risc si relatia sa cu medicul.
3.Faza prespital
Acesta etapa joaca un rol esential in ceea ce priveste evolutia pacientului in primul rand prin implicatiile elementului timp.Se stie ca procentul cel mai mare de decese se produce in aceasta etapa.Ea trebuie analizata din doua perspective: pacient si serviciu de ambulanta.
De pacient depinde intervalul de timp scurs pana la interventia terapeutica.Minimalizarea acestuia implica:
Recunoasterea simptomatologiei caracteristice infarctului miocardic cu supradenivelare de ST
Adresabilitatea la serviciile de specialitate (ambulanta, medic)
Recunoasterea precoce reprezinta cheia unei atitudini eficiente.Desi exista de obicei,manifestari tipice pentru un infarct ,nu de putine ori pacientul nu le identifica corect si nu ceare ajutor.Iata cateva din motive:
-simptomatologie minima ,lipsita de dramatism
-pacientul ignora simptomatologia sau asteapta sa vada cum evolueaza aceasta
-atribuirea simptomatologiei unor comorbiditati prezente
-teama ca a supraevaluat severitatea situatiei , anuntand inutil ambulanta
-decizia de a se autotrata
-absenta cunostintelor legate de infarctul miocardic cu supradenivelare de ST
-existenta unor stereotipuri legate de cei susceptibili (tinerii, femeile, cei care consulta regulat un medic sau au un stil de viata sanatos ar fi mai putin predispusi)
-prezenta unui infarct miocardic cu supradenivelare de ST paucisimptomatic, fara durere toracica sau mut clinic
Au fost identificate si cateva categorii populationale cu risc crescut sa se prezinte la medic la un interval mare de timp:varstnicii, femeile , persoane cu status socio-economic scazut, istoric de angina , diabet zaharat, nivel scazut de autocunoastere somatico-emotionala , cei cu tendinata de a consulta alte persoane sau de a urma sfaturile unor nonprofesionisti.
Serviciul de ambulanta sau medicul care acorda primul ajutor pot influenta prognosticul pacientului.Elementele luate in discutie in acest caz sunt:
timpul pana la sosirea ambulantei
dotarile ambulantei (prezenta obligatorie a unui defibrilator si a unui electrocardiograf)
personal ce a dobandit cunostinte suficiente si adecvate despre infarctul miocardic cu supradenivelare de ST si care respecta protocoalele
evaluarea corecta a pacientului si directionarea corespunzatoare spre unitatea sanitara adecvata
Echipa de cadre sanitare ar trebui sa efectueze 3 pasi importanti in ceea ce priveste pacientul :sa efectueze o ECG de urgenta , sa asigure un abord venos pentru administrare medicamente si fluide si sa il transporte cat mai rapid catre o unitate coronariana de urgenta. De asemenea personalul trebuie sa detina un defibrilator , riscul producerii fibrilatiei ventriculare precoce fiind foarte mare .Nu de putine ori este necesara efectuare resuscitarii cardio-respiratorii .Din acest punct de vedere este ideal ca inclusiv membrii familiei pacientului coronarian sa aiba notiuni despre resuscitare cardio-respiratorie.Studiul OPALS e evidentiat beneficiile unei defibrilari si unei resuscitrari prompte asupra mortalitatii
In etapa prespital este necesara administrarea a 162-325 mg acid acetil salicilic cu absorbtie bucala, care se absoarbe mai rapid.Exista opinii care sustin ca pacientului sa i se recomande sa isi administreze aspirina inainte de sosirea ambulantei.
Este utila completarea unui "check-list"in vederea selectarii miljocului adecvat de reperfuzie.
4.Terapia de reperfuzie
Restabilirea fluxului coronarian reprezinta elementul cheie al prognosticului pacientului , indiferent de tehnica abordata.Scopul acestei proceduri este optimizarea perfuziei miocardice si deci restabilirea balantei intre necesarul si aportul de oxigen.Trebuie tinut cont de faptul ca reperfuzia spontana are loc foarte rar.
Nu intotdeauna se poate obtine un efect complet datorita deficientelor microvascularizatiei (embolizarea de microtrombi) si leziunilor de reperfuzie (edem celular, radicali liberi , citochine activate , acumulare polimorfonucleate si mediatori ai inflamatiei si chiar apoptoza) si de aceea un alt aspect este utilizarea terapiei adjuvante (antitrombinice , antiplachetare, blocanti receptori IIb/IIIa).
Principalele mijloace de reperfuzie sunt:
-farmacologic: fibrinolitice
-interventional:angioplastie cu balon cu implantare de sent
-chirurgical:CABG , dar acesta nu este eficient in acut datorita intervalului prea mare de timp necesar si riscurilor intraoperatorii asociate
Unul dintre obiectivele managementului pacientului este stabilirea eligibilitatii acestuia pentru reperfuzie si alegerea metodei adecvate de reperfuzie.Se va tine cont de cateva aspecte :
![]() Timpul scurs de la
debutul simptomelor-eficienta maxima apare in primele 2 ore , dar fibrinoliza este mai timp dependenta decat
PCI.Cu toate acestea, studii precum CAPTIM susutin ca este de preferat
fibrinoliza prespital in mai putin de 3 ore decat transferul spre PCI
Timpul scurs de la
debutul simptomelor-eficienta maxima apare in primele 2 ore , dar fibrinoliza este mai timp dependenta decat
PCI.Cu toate acestea, studii precum CAPTIM susutin ca este de preferat
fibrinoliza prespital in mai putin de 3 ore decat transferul spre PCI
![]() Riscul asociat cu infarctul
(criterii de estimare risc)-mortalitatea
la 30 de zile este mai scazuta pentru
PCI fata de fibrinoliza cu cat infarctul are un prognostic mai sever
Riscul asociat cu infarctul
(criterii de estimare risc)-mortalitatea
la 30 de zile este mai scazuta pentru
PCI fata de fibrinoliza cu cat infarctul are un prognostic mai sever
![]() Riscul producerii de
sangerari (scoruri de calculare a riscului de sangerari)-in cazul unui risc
mare se recomanda PCI , iar daca nu este posibil sa se efectueze , trebuie
cantarite cu atentie riscurile si beneficiile fibrinoliticelor
Riscul producerii de
sangerari (scoruri de calculare a riscului de sangerari)-in cazul unui risc
mare se recomanda PCI , iar daca nu este posibil sa se efectueze , trebuie
cantarite cu atentie riscurile si beneficiile fibrinoliticelor
![]() Timpul necesar pentru
transport catre un laborator de hemodinamica-in general daca se estimeaza o
intarziere mai mare de 60 de minute , PCI are eficienta inferioara
administrarii imediate de fibrinolitic.Totusi studiul DANAMI-2 a observat
efecte mai bune in cazul transferului in mai putin de 2 ore de la debut catre
PCI fata de fibrinoliza imediata.
Timpul necesar pentru
transport catre un laborator de hemodinamica-in general daca se estimeaza o
intarziere mai mare de 60 de minute , PCI are eficienta inferioara
administrarii imediate de fibrinolitic.Totusi studiul DANAMI-2 a observat
efecte mai bune in cazul transferului in mai putin de 2 ore de la debut catre
PCI fata de fibrinoliza imediata.
In conformitate cu aceste date ,PCI reprezinta metoda de electie la ora actuala , dar aplicabilitatea ei poate fi limitata de aspecte ce tin de pacient (anatomia coronarelor nefavorbila) sau de spital (lipsa dotarilor corespunzatoare, a unei echipe experimentate sau pur si simplu lipsa uniu laborator de hemodinamica). Cum in Romania astfel de laboratoare exista doar in centrele universitare mari, reperfuzia prin PCI ocupa inca un loc secundar,fibrinoliza ramand singura optiune la pacientii eligibili ,cu eventual transfer spre un centru capabil de efectuare PCI in caz de esec.O alta problema este legat de selectia celei mai adecvate metode in cadrul unei interventii, adica selectarea fibrinoliticului sau a stentului celui mai potrivit.In acest caz cele mai mari limitari sunt de ordin financiar, deoarece "drug elluting stents" sau fibrinoliticele de noua generatie sunt mai greu accesbile
Se poate concluziona ca se prefera fibrinoliza cand pacientul se prezinta in primele 3 ore si are risc crescut asociat cu terapia invaziva , cand laboratorul de hemodinamica este indisponibil sau spitalul nu are un astfel de laborator, cand accesul vascular este dificil , cand "door to baloon">90 minute sau "door to baloon-door to needle" >o ora.In majoritatea restului situatiilor PCI este optiunea de electie.
5.Fibrinoliza
Mod de actiune: activeaza prin diferite mecanisme plasminogenul (direct sau indirect) cu formare de plasmina, proteaza nespecifica ce determina tromboliza prin degradarea cheagului de fibrina.
Clasificare:exista patru generatii de fibrinolitice, insa sunt curent utilizate doar medicamente din primele trei.In Romania utilizarea lor este cu atat mai limitata cu cat noile generatii implica un efort financiar consderabil.
Tabel.
6.Generatiile de fibrinolitice (medic. utilizate,medic.
in cercetare) Adaptat dupa Frans Van De Werf, Fibrinolytic Agents, Mallorca2004
|
Gen I |
Gen II |
Gen III |
Gen IV |
|
Streptokinaza Urokinaza APSAC |
Alteplaza Prourokinnaza Saruplaza A-74187 |
Reteplaza Tenekteplaza Lanoteplaza Monteplaza Pamiteplaza Vampire bat reteplaza Amediplaza PEG-Sak,varianta pegylata |
BB10153 |
Abordari terapeutice: Se poate initia terapia fibrinolitica in etapa prespital,aceasta necesitind prezenta unui medic cardiolog in ambulanta si a personalului auxiliar instruit.Problema implementarii cat mai precoce a fibrinolizei s-a pus deoarece studii precum ASSENT-3 au evidentiat ca beneficiile fibrinolizei in primele 2 ore dupa STEMI sunt mult mai mari decat dupa 2 ore.Problema majora este necesitatea unei selectii extrem de riguroase a pacientilor eligibili , destul de dificil de realizat prespital. In departamentul de urgenta timpul "door to needle"trebuie minimalizat sub 30 de minute,acesta fiind obtinut printr-o coordonare foarte buna intre stabilirea diagnosticului si a eligibilitatii pentru fibrinoliza .
Comparatie agenti fibrinolitici:
SK |
rtPA |
rPA |
TNK |
|||
|
Doza |
1.5 MU in 30-60 min |
Pana la 100 mg in 90 min |
10 U × 2 fiecare in 2 min |
Tabel.7.Comparatie intre agentii fibrinolitici aprobati. Adaptat dupa ACC/AHA Guidelines for
the Management of Patients WithST-Elevation
Myocardial Infarction"2004 si Frans Van De Werf, Fibrinolytic Agents", Mallorca2004 |
||
Bolus |
Nu |
Nu |
Da |
Da |
||
|
Adm pe kgcorp |
Nu |
Da |
Nu |
Da |
||
|
T1/2 | ||||||
Antigenicitate |
Da |
Nu |
Nu |
Nu |
||
|
Reactii alergice |
Da |
Nu |
Nu |
Nu |
||
|
Depletie fibrinogen plasmatic |
Crescuta |
Usoara |
Moderata |
Minima |
||
|
Activare plasminogen |
Indirecta |
Directa |
Directa |
Directa |
||
|
Specificitate pt fibrina | ||||||
|
Patenta la 90 min | ||||||
|
TIMI 3(%) | ||||||
|
HIC | ||||||
|
Cost($) |
2833 pt 50mg |
Recomandari utilizare:conform recomandarilor ACC/AHA se administreaza fibrinolitice pacientilor cu debutul simptomelor mai devreme de 12 ore si criterii ECG pentru STEMI sau cu BRS nou instalat in absenta contraindicatiilor.Este de asemenea recomandata administrarea lor la pacienti cu criterii ECG infarct posterior aparut de maxim 12 ore sau a celor cu criterii ECG , simptome ischemice continue de mai putin de 24 ore.Nu se administreaza la pacienti ce se prezinta mai tarziu de 24 de ore sau cu subdenivelare ST (daca nu se suspecteaza IMA posterior)
Contraindicatii absolute
-sangerare intracraniana in antecedente
-leziuni vasculare intracerebrale cunoscute (ex. malformatie arterio-venoasa)
-tumora maligna cerebrala (primara sau metastaza)
-AVC ischemic cu mai putin de 3 luni in urma (exceptie accident vascular cerebral ischemic acut la mai putin de 3 ore)
-suspiciune deisectie aorta
-sangerare acuta sau diateza hemoragica
-traumatism cranio-facial cu mai putin de 3 luni in urma
Contraindicatii relative:
-istoric de HTA severa , cronica , necontrolata terapeutic
-HTA severa , necontrolata la prezentare (tensiune arteriala sistolica>180mmHg sau tensiune arteriala dastolica>110mmg)
-accident vascular cerebral ischemic mai vechi de 3 luni ,dementa sau alta patologie cerebrala care nu a fost mentionata la contraindicatiile absolute
-resuscitare cardio-respiratorie prelungita (>10 min) sau traumatizanta
-interventie chirurgicala majora mai recenta de 3 luni
-sangerare interna mai recenta de 2-4 saptamani
-punctii venoase necompresibile
-administrare cu mai mult de 5 zile in urma a agentului fibrinolitic (streptokinaza/anistreplaza) sau reactie alergica la acest compus
-sarcina
-ulcer peptic activ -tratament cu anticoagulante in momentul prezentarii (cu cat INR mai mare , cu atat riscul este mai mare)
Factori ce influenteaza eficienta terapiei:principalii factori sunt precocitatea administrarii, structura si farmacologia compusilor (specificitatea, t1/2 , rapiditatea instalarii efectului , reactiile adverse) dar eficienta mai poate depinde de :varsta trombului ,structura acestuia (cantitate diferita a fibrinei sau a trombocitelor) , rezistenta la actiunea fibrinoliticului , precum si de caracteristicile individului , adica varsta , sex , antecedente patologice cardiovasculare .Efectele maxime se obtin daca terapia este aplicata in primele 12 ore si apar la pacienti cu STEMI in antecedente , diabet zaharat , tennsiune arteriala scazuta , alura ventriculara crescuta .Cel mai putin beneficiaza pacienti cu STEMI inferior . Un alt element ce conditioneaza eficienta il reprezinta starea microcirculatiei.
Reactii adverse:cele mai de temut complicatii sunt cele hemoragice (hemoragii intracraniene maligne).Au mai fost mentionate:rectii alergice ( doar in cazul SK) , hipotensiune , reperfuzie inadecvata cu precipitarea unei insuficiente de pompa , chiar a socului cardiogenic , leziuni de reperfuzie si foarte rar , ruptura splenica , disectie de aorta , embolizare cu fragmente de colesterol)
Managementul hemoragiilor intracraniene:Acestea pot fi hemoragii intraparenhimatoase , intraventriculare , subarahnoidiene , hematoame subdurale sau epidurale si se pot manifesta prin alterarea starii de constienta , cefalee , greata ,varsaturi , semne neurologice , convulsii , chiar coma si ascensiuni foarte mari ale valorilor tensiunii arteriale.Se produc mai frecvent in primele 24 de ore de la administrare.In momentul suspiciunii de hemoragie intracraniana trebuie actionat prompt astfel:
intreruperea administrarii fibrinolitice , antiplachetare , anticoagulante.
masurare PT , APTT , trombocite , fibrinogen.
diagnostic imagistic al hemoragiei
pregatire pentru eventualitatea administrarii de protamina , crioprecipitat (2U) , plasma proaspata congelata (10U) sau trombocite (6-8U) i.v.
controlul HTA , hiperglicemiei , febrei
consult neurologic
pot fi benefice si manitol (0,5-1 mg bolus , 0,25mg la 6h) , hiperventilatie , evacuare chirurgicala
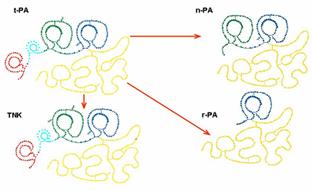 Principalele
fibrinolitice:Streptokinaza este sintetizata din streptococi β
hemolitici grup Lancefield C , formeaza cu plasminogenul un complex 1:1 ,
convertit spontan la streptokinaza-plasmina.Ea actioneaza asupra
plasminogenului circulant cat si al celui fixat de fibrina la nivelul
trombului.Secundar creste si nivelul proteinelor C circulante.
Principalele
fibrinolitice:Streptokinaza este sintetizata din streptococi β
hemolitici grup Lancefield C , formeaza cu plasminogenul un complex 1:1 ,
convertit spontan la streptokinaza-plasmina.Ea actioneaza asupra
plasminogenului circulant cat si al celui fixat de fibrina la nivelul
trombului.Secundar creste si nivelul proteinelor C circulante.
Alteplaza , izolata prima oara din celule de melanom uman se produce prin tehnica ADN recombinat . Este o glicoproteina purificata obtinuta din ADNc al tPA uman obtinut dintr-o anumita linie celulara .
Retaplaza este o molecula mutanata obtinuta prin modificari aduse alteplazei , cu scopul de a creste t1/2.Este o proteina nonglicozilata recombinata si contine 357 din cei 527 aminoacizi ai enzimei originale.Studii precum GUSTO III au evidentiat scaderea mortalitatii la 30 de zile dupa utilizarea lui comparativ cu t-PA , dar fara alte diferente semnificative.Un alt studiu COBALT menit sa evidentieze administrarea optima pentru r-PA a fost intrerupt precoe datorita mortalitatii crescute a celor tratati cu bolus dublu.
Tenecteplaza se obtine tot prin tehnici de recombinare ADN prin substitutia Tre 103 cu Asp si a Asp 117 cu Gla cu scopul imbunatatirii farmacocineticii si farmacodinamicii medicamentului.Eficienta ei a fost evaluata in studii precum TIMI 10A , TIMI 10B , ASSENT 1 , ASSENT 2 , ASSENT 3.
Lanoteplase este un alt produs obtinut prin deletia unei regiuni din t-PA uman si printr-o singura mutatie punctiforma in pozitia 117.Din pacate in urma studiului InTIME1 eficacitatea acestui compus a fost pusa la indoiala.
6.PCI
Definitie:tehnica interventionala endocoronariana ce utilizeaza balonasul si stentul (proteza metalica cilindrica permanenta)
Clasificare:din punct de vedere al metodei se diferentiaza angioplastia cu balon si stentarea.La ora actuala angioplastia cu balon ocupa un loc mai putin important in terapia infarctului miocardic cu supradenivelare de ST deoarece au fost evidentiate numeroase dezavantaje in ceea ce priveste prognosticul pe termen mediu si lung.Stentarea reprezinta metoda de electie in acest moment
Din punct de vedere al momentului aplicarii terapiei se poate vorbi despre:
PCI primar
PCI facilitat:reprezinta tratamentul in doua etape incepand de la administrarea imediata a unui agent farmacologic menit sa faciliteze reperfuzia (fibrinolitic , cel mai frecvent utilizat in studii este tPA asociat sau nu cu abciximab) si urmat de PCI cat mai rapid posibil.Se folosesc fibrinolitice in doza completa sau in doza redusa la jumatate asociate cu inhibitori IIb/IIIa.Posibilele avantaje ar fi reperfuzie precoce , stabilizare mai buna a pacientului , TIMI mai mare si o eventuala supravietuire mai buna.Insa in 2005 studiul ASSENT-4 contrazice aceste posibile avantaje , nedemonstrand o eficienta mai mare a acestei tehnici , cu atat mai mult cu cat implica si niste costuri mai ridicate.
PCI de salvare dupa insuccesul fibrinolizei :reprezinta tratamentul in mai putin de 12 ore de la esecul fibrinolizei prin PCI.Tinand cont de faptul ca absenta patentei coronarei poate creste frecventa disritmiilor , dilatarea ventriculului stang si poate altera prognosticul , restabilirea ei prin PCI chiar si mai tarziu poate influenta pozitiv evolutia (RESCUE). Studiul REACT a evaluat utilizarea PCI de urgenta la pacientii cu infarct la care tromboliza farmacologica a a esuat ,dovedind valoarea acestuia Din pacate insa se pune poblema identificarii corecte si rapide a celor cu esec al fibrinolizei si a incapacitatii de a salva o cantitate suficienta de miocard.
Initial se considera ca nu exista o relatie timp dependenta intre mortalitate si PCI , ulterior diverse studii au evidentiat ca orice intarziere este nociva , cel putin la toti cei care nu au risc scazut post infarct miocardic cu supradenivelare de ST (Brodie,PAMI).Mai mult , fiecare minut de intarziere in efectuarea PCI are impact asupra mortalitatii la 1 an (crestere cu 8% pentru fiecare 30 de minute de intarziere)
Idicatii PCI:
-daca este disponibil PCI primar se efectuaeza pacientilor cu infarct miocardic cu supradenivelare de ST in maxim 12 ore de la debutul episodului acut,la um interval door to needdle mai mic de 90 minute,de catre personal calificat(75 de proceduri interventionale pe an din care minim 111 penrtu infarct cu supradenivelare de ST) intr-un laborator adecvat ce efectuaeza mai mult de 200 interventii pe an ,din care 36 pentru infarct
-PCI primar este indicat pacintilor sub 75 de ani cu aspect ECG sugestv,care dezvolta soc in primele 36 de ore si pentru care interventia se poate realiza in cel mult 18 ore de la debut soc
-PCI primar este indicat pacientilor cu insuficienta cardiaca congestiva severa sau edem pulmonat(clasa III Killip),cu debutul simptomelor de cel mult 12 ore si cu un door to needdle de maxim 90 minute
Fig .10 .
Prezentarea grafica a relatiei mortalitate-precocitate efactuare
PCI.Adaptat dupa DeLuca , Suryampata , Atman ,Ottervanger,Circulation,2004
Atitudine: se realizeaza in laboratoare de hemodinamica performante , cu personal cu experienta , ideal in primele 12 ore de la debut , cu "door to balloon"mai mic de 90 minute.Se actioneaza cu oarecare rezerve in cazul pacientilor peste 75 de ani.Sunt necesare dotari adecvate (stenturi , ghiduri , catetere , deviceuri pentru terapie intensiva), selectia atenta a pacientilor, protocoale pentru toate etapele PCI , analizarea periodica a rezultatelor si instructia periodica a personalului.Mai mult este foarte important ca in cadrul aceluias spital sa existe si o sectie de chirurgie cardiovasculara.
Aspecte procedurale: tehnica se bazeaza pe introducerea unui ghid cu cateter prin abord femural (de preferat 6 French).Uneori pot fi necesare catetere mai mari , cand se aplica tehnici de prevenire a embolizarii distale.Se poate efectua angiografia utilizand ghidul pentru PCI.Dupa introducerea ghidului , se depaseste cu mare atentie zona de ocluzie se plaseaza stentul si se dilata balonasul pentru 30-180 sec.Pentru o eficacitate maxima ar fi utila practicarea de rutina a ECO intracoronar.Exista si stenturi autoexpandabile , dar unele studii nu au evidentiat mari diferente in ceea ce priveste fenomenul de "no reflow".
Pe langa tehnica propriuzisa PCI implica si o terapie farmacologica menita sa imbunatateasca prognosticul:inhibitori GpIIb/IIIa , tienopiridine , acid acetil salicilic etc.Acestea scad riscul de tromboza intrastent si cresc patenta cu TIMI3 la 95,1% (ADMIRAL).S-au mai administrat intracoronar blocanti ai canalelor de calciu ,nitroprusiat sau noradrenalina fara rezultate spectaculoase.
Au fost testate o serie de interventii menite sa protejeze microcirculatia si miocitele afectate de hipoxie: extragerea transluminala a trombului , trombectomie cu jet salin ce creaza o presiune scazuta ( pe baza efectului Bernoulli fragmenteaza si aspira trombul-angiojet rheolytic catheter trombectomy) , tromboliza pe baza de ultrasunete , x-sizer device cu trobectomie helicoidala si aspirare cu vacuum , filtre de aspiratie , sisteme ce determina ocluzie distala prin balon.
O alta problema o reprezinta leziunile determinate de reperfuzie si in acest scop se testeaza utilizarea de adenozina intracoronar (AMISTAD I/II), nicorandil , anticorpi anti c5 a complementului (pexelizumab) , administrarea de sange cu oxigen hiperbar.Acestea protejaza microvascularizatia si salveaza miocardul la risc.
Tipuri de stent: Stentul ideal implica biocompatibilitate si netoxicitate cu reactie infalmatorie minima , proprietati mecanice adecvate functiei lui , absenta trombogenicitatii , limitarea pe cat posibil a proliferarii intrastent printr-un design adecvat si acoperire cu substante antiproliferative.Se folosesc stenturi simple (bare metal stents-BMS) sau drug elluting stents(DES).Aceste din urma sunt acoperite cu substante citotoxice , reducandu-se riscul de proliferare intrastent (sirolimus sau paclitaxel).
Efecte clinice:reducerea dimensiunii infarctului , reperfuziea coronariana a zonei infarctizate , ameliorarea functie ventriculului si prevenirea remodelarii , prevenirea si reducerea complicatiilor precoce si tardive , reducerea reocluziei si reinfarctizarii , reducera mortalitatii post infarct.
Complicatii:-infarct miocardic datorat embolizarii distale a materialului trombotic,a continutului lipidic al unei placi vulnerabile , trombozei coronariene subocluzive cu frecventa crescuta in prima zi de la procedura sau datorita unor deficiente de tehnica (expansiune incompleta balon , stenoze reziduale >20% , disectii , medicatie neorespunzatoare , ruptura , perforare coronariana cu tamponada sau hemopericard)
-complicatii hemoragice (medicatie antiagreganta si antitrombotica)
-nefropatie datorata substantei de contrast
-disectie acuta a aortei ascendente datorata dilataii excesive ostiale cu balon supradimensionat
-complicatii vasculare periferice la locul de abord (fals anevrism , hemoragii locale , fistule arterio-venoase)
-fenomenul de no reflow ,adica absenta perfuziei la nivelul microcirculatiei cu aparitia ischemiei severe si a necrozei extensive.Riscul cel mai mare il au leziunile "cut off", diametrul de referinta >4 mm , trombul flotant , staza persistenta a substantei de contrast distal de obstructie , tromb >5mm proximal de ocluzie sau de 3 ori mai mare decat diametrul de referinta.
-restenoza
Contraindicatii:nu ar trebui efectuat la o coronara nelegata de infarct la pacienti fara instabilitate hemodinamica , pacienti asimptomatici la mai mult de 12 ore de la debut infarct, in absenta unei leziuni coronare semnificative , leziuni de trunchi comun sau trivasculare pe vase mari.Exista si cateva contraindicatii relative:coagulopatie , diateza hemoragica sau hipercoagulabilitate , leziuni difuze la nivelul unui graft venos , leziuni difuze pe coronare native cu pat distal graftabil , cand vasul lezat este singurul ce asigura vascularizatia miocardului , ocluzie totala cronica cu caractere anatomice si clinice care anticipeaza o rata foarte scazuta de succes.
Chirurgia de by pass coronar
Chirurgia de by pass coronar(CABG) implica realizarea unei suntari a zonei de ocluzie coronara utilizand o anastomoza aorto-cornara pe baza unui graft prelevat de la nivelul venei safene sau artrei mamare interna.
Din puct de vedere tehnic implica clamparea aortei cu infuzie intermitenta de solutie cardioplegica Se incizeaza aorta si coronara si se anastomozeaza grefonul venos.In cazul mamarei interne anastomoza se face doar la nivel coronar , intr-u cat artera se mentine in situ . Majoritatea chirurgilor considera metoda optima in cazul infarctului miocardic cu supradenivelare de ST, a by passlui mamarei interne cu trunchiul comun , in rest aplicandu-se grefon venos.Exista uneori rezerve legate mai ales de un flux insuficient prin mamara interna
Aproximativ 10-20% din pacientii cu STEMI necesita CABG.Acesta poate fi efectuat in regim de urgenta sau este temporizat pentru o perioada variabila in functie de conditia clinica a persoanei.
Indicatiile pentru CABG de urgenta sunt :
-esec PCI cu angina persistenta sau tulburari hemodinamice severe si anatomie coronara favorabila
-esec fibrinoliza, insa asociata cu o rata mare a mortalitaii perioperatorii
-ischemie persistenta sau recurenta ,refractara la medicatie asociata cu o zona intinsa de miocard la risc si contraindicatii pentru PCI sau fibrinoliza
-asociata cu chirurgia reparatorie a complicatiilor mecanice
-soc cardiogen la persoane sub 75 ani,debut sub 36 de ore al STEMI,leziuni de trunchi comun sau multivasculare si aplicabilitatea chirurgiei in maxim 18 de la debut soc.Se poate incerca si in cazul pacientilor peste 75 ani dar cu mai multe riscuri
-aritmii ventriculare maligne si stenoza >50% a trunchiului comun si/sau leziuni trivasculare
-uneori se poate efectua si ca terapie de reperfuzie primara la pacienti cu leziune de trunchi comun sau trivasculara in primele 6-12 ore de la debut STEMI
-in general in primele 3-7 zile postinfarct mortalitataea este ridicata si trebuie cantarit atent raportul risc beneficiu
Se contraindica CABG de urgenta in cazul anginei persistente asociata unei zone mici de miocard la risc si stabilitate hemodinamica si in cazul succesului reperfuziei miocardice cu insucces ar reperfuziei microvascularizatiei.
Riscuri mari asociate cu chirugia de urgenta apar in cazul unei fractii de ejectie a ventriculului stang<30% ,varstnicilor , celor cu o interventie in antecedente , insuficientei renale , bolii vascular periferice , diabetului , BPOC.Oricum directia actuala este spre temporizarea pe cat posibil a interventiei , rata mortalitatii evoluand invers propotional cu precocitatea aplicarii ei (de la 12,1% in primele 24 de ore pana la2-4 % in variante tardive de tratament)
La distanta de STEMI selectia celor ce beneficiaza de CABG se bazeaza pe urmatoarele criterii :
-stenoza a trunchiului comun
-stenza>70% a IVA si stenoza proximala a Acx (echivalent al stenozei de TC)
-boala trivasculara , mai ales asociata cu scaderea functiei VS
-boala bivasculara cu stenoza proximala IVA neabordabila prin PCI si fractie de ejectie a ventriculului stang <50% sau ischemie la teste neinvazive
-boala mono sau bivasculara neabordabila prin PCI , fara stenoza proximala IVA dar cu o zona intinsa de miocard la risc sau cu criterii de risc crescut la teste neinvazive
Medicatia antitrombotica necesita ajustare in cazul intentiei de CABG.Acidul acetil salicilic este oprit inaintea interventiei si reluat cat de curand posibil dupa, in doza de 75 mg /zi.Clopidogrelul necesita oprire de la administrare cu 5-7 zile inainte de CABG. In cazul utilizarii inhibitorilor de Gp IIb/IIa , se opreste administrarea pana cand trombocitele isi recapata functionalitatea normala (variabil in functie de preparat de la 4 la 48 ore).
CABG realizeaza imbunatatirea supravietuirii in cazul bolii trivasculare sau de trunchi comun.Cuanitificarea rezultatelor post interventie evidentiaza ca aproximativ 20% din grafturi se inchid in prima luna prin tromboza acuta , 30% in 5 an , 50 % in 10 ani prin hiperplazia intimala , dar cand se foloseste maamra interna , patenta la 10 ani poate depasi 90%.Deci , beneficiile pot sa se atenuaze in 10-12 ani prin aparitia bolii de graft venos si a progresiei aterosclerotice la nivelul vasului nativ.
In timp s-au dezvoltat si alte tehnici de revascularizare chirurgicala de exemplu CABG pe cord batand cu asistare cardiaca temporara ,care insa are un risc de revascularizare incompleta printr-o accesibilitate scazuta a peretelui posterior.By passul endoscopic a aparut in incercarea de limitare a invazivitatii.O alta metoda este revascularizarea laser transmiocardica, mai ales la cei cu recidive dupa alte tehnici de revascularizare sau la cei cu angina refractara la orice mijloc terapeutic.
8.Evaluarea eficacitatii reperfuziei
Miocardul reperfuzat este sau nu recuperat influentand astfel prognosticul.Din punct de vedere fiziopatologic postreperfuzie poate prezenta o leziune letala (sindrom malign postreperfuzie) cu moartea celulelor inca viabile.Leziunea avasculara de reperfuzie implica o afectare a microvascularizatiei cu no reflow si pierdere a rezervei coronare de vasodilatatie.Miocardul siderat se caracterizeaza printr-o perioada de disfunctie contractila a miocitelor datorata scaderii rezervelor energetice care dispare spontan in conditii de perfuzie normala.Se diferentiaza de miocardul hibernant caracteristic unei ischemii prelungite .
In cazul efectuarii PCI ,o coronarografie de control pare cea mai buna si usor disponibila metoda de evaluare a rezultatului.Este adevarat ca se evidentiaza direct patenta vasului exprimat in grade TIMI(tabel .8 .) , insa s-a constatat uneori ca nici chiar in cazul unui TIMI3 reperfuzia nu a fost total eficienta , pentru ca in mare masura reusita depinde de starea microcirculatei.Este recomandabila utilizarea unor mijloace suplimentare de evaluare: monitorizarea clinica , ECG , CT , RMN , scintigrafie radionuclidica , ECO miocardica de contrast , angiografie de perfuzie miocardica cu evaluarea blushului etc.Acest "miocardial blush grade "apreciaza prognostic fluxul coronar angiografic in raport cu perfuzia la nivelul microcirculatiei .Acesta poate fi scazut senmnificativ in cazul unei embolizari distale , asociata cu o regresie incompleta a supradenivelarii ST.
Evaluarea fibrinolizei implica monitorizarea ECG a segmentului ST , a ritmului cardiac si a statusului clinic pentru minim 1-3 ore de la administrarea fibrinoliticului.Rezultatele ofera inclusiv informatii despre prognostic:o rezolutie rapida a supradenivelarii ST se coreleaza cu o imbunatatire a functiei ventricolului stang ,o zona mai mica de infarct si supravietuire mai mare.Daca semnele de reperfuzie nu apar, trebuie luat in considerare un PCI de salvare cu suport farmacologic intens pana la efectuarea acestuia.
SINDROM CLINIC Regresia rapida a
durerii Crestere
tranzitorie a intensitaii dureri Sindrom
bradicardie hipotensiune Disociere
electromecanica SINDROM ELECTOCARDIOGRAFIC Rezolutie a minim
50% din supradenivelarea ST Majorare supradenivelare ST tranzitor Negativare T Tulburari de ritm(ritm
idioventricular accelerat,ESV polifocale,TV sustinuta, FV) Bradicardie sinusala BAV sau interventriculare Regresie tulburari de ritm de
natura ischemica(FA recenta, bradicardie sinusala, BAV) SINDROM BIOLOGIC Crestere imediata CK/CKMB Varf precoce si mai inalt CKMB sau troponina Scaderea PCR,PAI-1,f .von
Willebrand Tabel .9 .Sindrom clinic , electric si
biologic de reperfuzie miocardica.Adaptat dupa "Infarctul miocardic", pag
97 Cinteza M. , Vintila M. , Vinereanu D. , Ed Infomedica, 1998
9.Management in departamentul de urgenta
Masurile generale in departamentul de urgenta urmaresc administrarea de acid acetil salicilic , controlul durerii prin administrarea de analgezice , nitrati , β blocante si O2.
Acidul acetil salicilic se administreaza sub forma de comprimate cu absorbtie orala ,in doza de 162-325 mg.Studiile au demonstrat ca formele cu absorbitie enterica au o eficacitate mai mica.Administrarea se face cat mai precoce posibil daca nu cumva pacientul a luat deja o prima doza in timpul etapei prespital.Nu exista totusi dovezi care se sustina un efect timp dependent.Se acorda mare atentie posibilelor reactii adverse severe si alergiei .
Pentru ca durerea are impact negativ prin activarea simpatica suplimentara, este necesara o atitudine prompta in stoparea ei.Au existat unele retineri nefondate legate de limitarea durerii ce au rezidat din teama ca absenta ar putea masca raspunsul la terapia antiischemica .Din categoria analgezicelor, morfina este cel mai frecvent utilizata .Ea scade durerea , anxietatea , nelinistea si activarea simpatica si potenteaza tonusul vagal , limitand astfel nevoile energetice.Este utila si in cazul unui infarct complicat cu edem pulmonar , scazand frecventa respiratorie , alura ventriculara si producand vasodilatatie periferica .Se administreaza 4-8 mg i.v.,ce pot fi repetate la 5-15 min. pana cand se amelioreaza durerea sau apar reactii adverse.Exista si pacienti la care sunt necesare doze foarte mari , 2-3mg/kg .Reactii adverse pot fi:hipotensiune (se aseaza pacientul pe spate cu picioarele ridicate , dar nu in caz de edem pulmonar, si se administreza 0,5-1,5 mg atropina) , deprimarea respiratorie (apare rar si se administreza naloxona 0,1-0,2 mg i.v. repetate la 15 min.), greata si varsaturi ( se administreaza fenotiazine).Trebuie avuta in vedere posibila sensibilitate a unor pacienti la morfina (varstnici, pulmonari cronici , hipotensivi).Se mai pote folosi mialgin sau alocalmin diluat i.v.
Nitratii sunt eficienti datorita vasodilatiei coronariane si scaderii presarcinii.Nitroglicerina se administreaza de regula sublingual cate o tableta (0,4mg) repetat la intervale de 5 min.Administrarea i.v (bolus initial de 12,5-25 μg urmat de perfuzia continua de 10-20μg/min) se face in cazul ineficientei formei s.l. sau in cazul infarctului complicat cu insuficienta cardiaca congestiva , hipertensiune sau in cazul infarctului anterior intins.Exista si opinii care sustin ca acesta forma de administrare este eficienta in primele 24-48 ore la toti bolnavii fara hipotensiune , bradicardie sau tahicardie , infarct inferior sau de ventricul drept.Administrarea se face cu monitorizarea semnelor vitale. Potentialele efecte negative sunt hipotensiunea si bradicardia (se administreaza atropina i.v.), cefaleea si hipoxemia.In aceasta etapa a tratamentului se contraindica formele retard , datorita potentialei instabilitati hemodinamice a pacientului.Se contraindica administrarea nitratilor la tensiune arteriala sistolica<90 mmHg sau cu 30 mmHg mai mica decat valoarea normala a pacientului,alura ventriculara<50bpm , sau>100bpm , administrarea de inhibitori ai fosfodiesterazei pentru disfunctie erectila.
Locul ocupat de beta blocare in STEMI este unul bine statuat, intrucat exista suficiente dovezi care atesta eficacitatea administrarii acestora (ISIS-1 , MIAMI).Se pune problema cat de devreme ar trebui administrate . Din pacate nu exista rezultate clare referitoare la administrare foarte precoce in cazul efectuarii fibrinolizei sau PCI ( pana la 2 ore de la debut simptome ) si de aceea atitudinea variaza in diverse clinici ( vezi TIMI-II si GUSTO-I ) . Studii precum PAMI sau CADILLAC demonstreaza o reducere a mortalitatii daca acestea sunt administrate inainte de PCI . Ghidul ACC/AHA considera rezonabila administrarea prompta i.v. a beta blocantelor la pacienti fara contraindicatii , mai ales daca sunt asociate tahiritmiile sau HTA . In cazul administrarii lor precoce se mizeaza pe urmatoarele efecte:
-ameliorare durere si consecutiv reduc utilizarea analgeticelor
-reduc dimensiunea infarctului
-reduc riscul producerii aritmiilor maligne precoce
-reduc riscul de deces inclusiv prin moarte subita coronariana
Se prefera metoprololul si in cazul pacientilor cu o serie de contraindicatii dar la care este imperioasa scaderea alurii ventriculare se utilizeaza esmololul.
Metoprolol: i.v. bolus a cte 5 mg de 3 ori spatiate la 2-5 minute cu monitorizare AV ,TA,ECG.La 15 min dupa ultimul bolus se administreaza 50 mg oral la 6 ore pentru 2 zile si ulterior 100 mg la 12 ore zilnic.
Esmolol: i.v. 0,5mg / kg la 1 - 5 min, PEV 0,05 - 0,3 mg / kg / min
Datorita hipoxemiei secundare anomaliilor de ventilatie si perfuzie si stazei pulmonare , administrarea oxigen este indicata, in special la pacienti cu SaO2<90% , afectiuni pulmonare cronice ,insuficienta ventriculara stanga , hipotensiune , soc. Administrarea se face prin sonda nazala si mai rar prin masca , pentru cel putin 12-24 ore cu un debit de 2-4l/min.La cei fara complicatii administrarea peste 6 ore nu creste semnificativ aportul la nivel miocardic , ba mai mult poate determina cresterea rezistentei vasculare , a tensiunii arteriale si a lucrului mecanic al inimii , presupunand si un cost nejustificat.In cazul insuficienta cardiaca congestiva ,edem pulmaonar acut sau complicatiilor mecanice se intubeaza pacientul si se ventileaza mecanic.Posibilele incidente se datoreaza vasconstrictiei sistemice si leziunilor iritative la nivelul cailor respiratorii
10.Unitatea de terapie intensiva coronariana
Pacientul , in functie de rezultatele unei prime evaluari in unitatea de primire urgente , este sau nu transferat catre unitatea de terapie intensiva coronariana (UTIC).In acest caz un rol importanat in evolutie il are modul de organizare al departamentului.Un mediu linistit si cu grad crescut de comfort , cu dotari tehnice corespunzatoare (monitorizare ECG , oxigenare , hemodinamica , presiune intrarteriala cateter Swann-Ganz ,defibrilator , pompa de pulsatie intraortica) sunt doar cateva dintre elementele unui management eficient.
La admiterea in UTIC se efectueaza o noua evaluare in care sunt urmarite semnele vitale , gazele sanguine , ritmul cardiac ,aspectul segmentului ST , simptomatologia.De asemenea este reevaluata medicatia (prevenirea si tratarea reactiilor adverse) , verificandu-se daca au fost administrate βblocante si aspirina si in ce cantitate , nevoia de nitrati i.v.(angina , HTA , insuficienta cardiaca , nevoia de oxigen).Acesta din urma se administreaza in primele 6 ore , dupa aceea se masoara saturatia , iar daca depaseste 90% , administrarea se intrerupe.Este esentiala monitorizarea ECG , in functie de localizarea infarctului cu focalizare pe segmentul ST , modificarile de axa electrica , tulburarile de conducere si disritmiile ce pot apare.Monitorizarea pentru minim 24 de ore si inca 12-48 de ore dupa stabilizare a ST poate dea informatii despre:
-patenta vasului post revascularizare
-persistenta ischemiei
-recurenta ischemiei
-ischemia miocardica tranzitorie
-extinderea infarctului
O problema destul de controversata in special in tarile vestice o reprezinta numarul de pacienti ce revin unei asistente medicale.O singura concluzie a fost emisa si anume ca acesta trebuie adaptat in functie de unitate si de dotarile ei.Indiferent de situatie personalul trebuie sa aiba un nivel profesional si competente deosebite , trebuie sa arate sensibilitate la toate problemele pacientilor si o comunicativitate crescuta.
Alte aspecte importante ale managementului in UTIC sunt : reducerea riscului de greata , varsaturi , aspiratie sau tulburari de tranzit , asigurarea unei diete corespunzatoare cu putine lichide si fara hrana per os in primele 4-12 ore , controlul anxietatii ,al tulburarilor de somn precum si initierea unui program adecvat de activitate fizica.
|
Recomandari pentru atitudinea in UTIC |
|
1.Pacient cu infarct dovedit in primele 12-24 ore de la debutul simptomelor , in majoritatea cazurilor se interneaza in UTIC |
|
2.Pacienti cu angina instabila ,daca episoadele apar in repaus si necesita doze mari de nitroglicerina se interneaza in UTIC |
|
3.Pacienti cu infarct exclus in 12 ore si cu simptome controlate sunt luati in considereare pentru transfer din UTIC |
|
4.Pacienti cu infarct necommplicat,cei fara istoric de infarct,fara discomfort ischemic persistent,insuficienta cardiaca congestiva ,hipotensiune,blocuri cardiace sau distitmii pot fi transferati din UTIC |
|
5.Pacientii cu infarct complicat sunt internati in UTIC functie de necesitateade ingrijiri de terapie intensiva |
|
6. Nu se admit in UTIC pacienti in stadii terminale |
|
7.Nu se admit in UTIC pacienti care nu pot fi revascularizati |
|
8.se considera oportuna o analiza judicioasa a necesitatii admiteri in aceste unitati a pacientilor cu risc scazut. |
Tabel . 10 . Atitudinea in unitatea de treapie intensiva in functie de starea la internare si evoluitie. Adaptat dupa EM Antman, E Braunwald - Myocardial Infarction, in 'Heart Disease: a textbook of cardiovascular medicine', 7th edition, WB Saunders, 2005
11.Unitate secundara
In acesta unitate sunt transferati inca din prima faza pacientii cu risc scazut, cu revascularizare interventionala reusita.Pacientii din sectia UTIC vor fi transferati aici dupa o perioada de 12-24 ore de stabilitate clinica , fara ischemie recurenta , insuficienta cardiaca sau disritmii severe.Aceasta unitate necesita dotari care sa permita continuarea monitorizarii pacientrilor si interventia in cazul apritiei unor evenimente ce ameninta viata.Calificarea cadrelor sanitare trebuie sa fie la acelas nivel ca a celor din UTIC.
12.Acidul acetilsalicilc
Definitie:compus chimic cu proprietatea de inhiba agregarea trombocitelor.
Mecanism biologic:-acetilarea ireversibila a cicloxigenazei plachetare pe toata durata de viata a trombocitelor (8-10 zile) ce are ca efect blocarea sintezei TxA2 care dezvolta in mod normal un efect proagregant si vasoconstrictor .
-acetilarea reversibila a cicloxigenazei vasculare cu scaderea sintezei deprostacicline, avand ca rezultat un efect proagregant tranzitor.
Efecte clinice:ISIS 2 a demonstrat beneficiul cert in infarctul miocardic cu supradenivelare de ST , scazand riscul de mortalitate , reinfarctizare , tromboza si vasospasm local. In asociere cu fibrinolitice creste semnificativ eficienta acestora si scade rata reocluziei.
Abordare:in momentul de fata beneficiile administrarii sunt bine conturate , necesitatea utilizarii ei fiind evidenta atat la pacientii reperfuzati prin PCI sau fibrinoliza ,cat si la cei ce nu beneficiaza de aceasta terapie.Mai mult dupa CABG se recomanda reluarea cat mai precoce cu putinta a administrarii .O serie de studii au evaluat sau sunt in curs de evaluare a oportunitatii administrrii ei asociata cu clopidogrel sau anticoagulante. Asocierea acid acetilsalicilic clopidgrel are avantaje clare scazand mult rata complicatiilor .
Metabolism :se absoarbe rapid , avand un t1/2 de 15-20 min.Se metabolizeaza prin hidrolizare, rezultand acidul salicilic cu efect mai putin intens ,dar cu t1/2 mai mare.
Administrare :se administreaza p.o. cat mai precoce posibil , efectele asupra TxA2 manifestandu-se la o doza de aproximativ 20-60 mg /zi , insa efectul complet apare la doua zile . Se administreaza doze initiale mari de 165-325mg , urmate de 75-165mg.Se asigura o supresie rapida , completa si continua a cilcloxigenazei
Durata tratament : administrarea se face indefinit
Reactii adverse:discomfort abdominal , greata , varsaturi , hemoragie digestiva manifestata prin hematemeza si melena (poate fi utilizata sub forma de supozitoare) , complicaii hemoragice , inclusiv favorizarea accidentului vascular cerebral hemoragic. Aceste manifestari sunt doza dependente si ar putea fi reduse prin asocierea de cu inhibitori de receptori H2 , antiacide , utilizarea de solutii diluate sau forme cu absorbtie enterica.Pentru ca interfereaza cu eliminarea acidului uric poate accentua manifestari de guta.Unii pacienti pot prezenta alergie la aspirina.
Contraindicatii:alergie , hipersensibilitate , intoleranta (in aceste cazuri se administreaza clopidogrel sau ticlopidina) , ulcer peptic hemoragic , hipoprotrombinemie , trombocitopenie , insuficienta cardiaca severa insuficienta renala sau hepatica severe , sarcina mai mare de 36 sapt. , lactatia , sangerari genito-urinare.
Precautii:se utilizeaza doza minima in caz de astm bronsic , BPOC , guta si se acorda o atentie sporita cazurilor cu tulburari gastro-duodenale cronice , deficit de G6PDH , hipersensibilitate la alte AINS , sarcina mai mica de 36 sapt.
Interactiuni medicamentoase:creste efectul anticoagulantelor , hipoglicemiantelor orale sulfonureice , insulinei , antibioticelor sulfonamidice.Apare un risc crescut de sangerari in cazul asocierii cu anticoagulante orale , alcool , glucocorticoizi.Inhiba efectul antagonistilor de aldosteron , diureticelor de ansa , agentilor uricozurici.
Dezavantaje: nu inhiba aderarea plachetara , legarea fibrinogenului de receptori specifici , activarea plachetara pe alte cai , eliberare factorilor protrombotici , inhiba eliberarea PGI2 , iar unii pacienti pot f nonresponsivi
13.Tienopiridine
Desi se folosesc doua tienopiridine ticlopidina si clopidogrelul , in infarctul miocardic cu supradenivelare de ST se administreaza preferential clopidogrelul .
Definitie:compus tienopiridinic cu proprietati antiagregante , enatiomer dextro rezultat din substitutia carbonului de benzil al ticlopidinei
Efecte biologice:se leaga de receptorul P2T , inhiband ireversibil intr-o maniera doza depedenta , cuplarea acestuia cu ADP , exercitand un efect antiagregant.Spre deosebire de acidul acetilsalicilic , blocheaza agregarea plachetara indusa de mai multi stimuli:colagen , trombina , noradrenalina.
Atitudine:utilizarea clopidogrelului se recomanda asociata cu PCI sau coronarografie ,in caz de contraindicatie a acidului acetilsalicilic si la cei revascularizati prin fibrinoliza.Studiul COMMIT ii indica eficienta si in utilizarea in afara PCI.
Efecte clinice:prin efectul antiagregant reduce riscul reinfarctizarii , al complicatiilor asociate cu ateroscleroza , al decesului (CAPRIE , CURE) , al complicatiilor trombotice acute si subacute legate de stentare (CLASSICS) .
Metabolism:se absoarbe rapid , cu varf plasmatic la o ora .Se crede ca este biotransformat si activat hepatic.Are t1/2 de 8 ore si se excreta in 5 zile 50% urinar si 46% prin fecale.
Administrare:doza de incarcare de 300 sau 600mg , continuandu-se cu 75mg/zi , doza unica.La efectuarea PCI se administreaza 600 mg pe masa de interventi si dupa interventie ,300mg la 34 ore interval.
Durata tratamentului:se administreaza pentru minim 6 luni , preferabil un an.
Reactii adverse: rareori neutropenie , rash , sangerari
Contraindicatii:sangerari active , discrazii sanguine
Avantaje:administrarea in doza unica , absenta reactiilor adverse , nu necesita monitorizare
14.Inhibitori ai receptorilor IIb/IIIa
Definitie: compusi ce actioneaza prin inhibarea directa a receptorilor IIb/IIIa , blocand astfel carea finala comuna a activarii plachetare.
Efecte: acestia previn reinfarctizarea si complicatiile post terapie de repermeabilizare.CADILLAC si ADMIRAL au evidentiat o crestere a patentei vasului , imbunatatirea functiei ventriculului stang la 6 luni si o scadere a ratei mortalitati .Eficienta lor , administrati alaturi de fibrinolitic sau in PCI s-a concretizat in cateva studii clinice (TIMI 14 , SPEED , INTROAMI).Efectele sunt maxime la pacientii cu infarct anterior , sub 75 de ani , fara factori de risc pentru sangerare.
Asociatii terapeutice :se administreaza in asociere cu fibrinoliticul , in cazul r-PA , doza fibrinoliticului fiind la jumatate pentru evitarea complicatiilor hemoragice (GUSTO 5) .Se pot asocia de asemenea cu TNK.Administrarea ca singur mijloc de reperfuzie nu asigura obtinerea unui flux TIMI3.Se administreaza si la pacienti internati pentru PCI sau angiografie de control.
Tipuri medicamente :la ora actuala se folosesc abciximab, tirofiban , eptifibatide
|
Abciximab |
Eptifibatide |
Tirofiban |
|
|
Structura |
anticorp monoclonal |
peptid ciclic |
nonpeptid |
|
Mecanism actiune |
legare de receptor cu modificari conformationale |
mimare secvente proteice din receptor |
mimare secvente proteice din receptor |
|
Legare de receptori |
de lunga durata , cu afinitate crescuta |
de scurta durata, doza dependenta |
de scurta durata, doza dependenta |
|
Reversibilitate post trensfuzie trombocite |
da |
nu(functia plachetara se normalizeaza in 4 ore) |
nu(functia plachetara se normalizeaza in 4 ore) |
|
Viteza revesibilitate |
lenta(48 ore) |
rapid |
rapid |
|
t1/2 |
30 min |
2,5 ore |
2 ore |
|
Eliminare |
degradare proteazica |
renal |
renal |
Fig.11.Principalii compusi blocanti ai receptorilor IIb/IIIa-aspecte farmacocinetice si farmacodinamice. Adaptat dupa Antman et al.,2004 ACC/AHA Practice Guidelines For Management of Patient with ST-elevation Myocardial Infarction
Administrare :se administreaza i.v.-abciximab-0,25mg/kg cu 40-60 min inainte de PCI si apoi PEV 0,125mcg/kg/min pentru minim12 ore
-eptifibatide-180mcg/kg bolus ,repetat la 10 min si PEV 2mcg/kg/min pentru minim 12 ore
-tirofiban-0,4 mcg/kg/min pentru 30 de min si apoi 0,1 mcg/ kg/min
Reactii adverse:sangerari cu diverse sedii , trombocitopenie , hipotensiune , greata , varsaturi , edeme periferice , cefalee , bradicardie , mialgii etc
Interactiuni medivcamentoase:in acociere cu acid acetilsalicilic sau heparina creste riscul sangerarilor majore
Contraindicatii: persoanele peste 75 ani-risc crescut de complicatii hemoragice
15.Antitrombinice
Definitie: compusi ce limiteaza tromboza intravasculara prin inhibarea formarii fibrinei , mecanismele fiind diferite in functie de tipul antitrombinicului ; in principiu afectand functia uneia sau mai multor proteine din cascada coagularii.
Clasificare:Indirecti 1.Heparina nefractionata
2.Heparine cu greutate moleculara mica
Acestia nu sunt utilizati in
Directi 1.Hirudina
2.Bivalirudina
3.Melagatran
4.DX-9045,AZ-4927
Heparina nefractionata:formeaza un complex cu antitrombina III , potentand de aproximativ 1000 de ori actiunea ei antitrombutica.Efectele biologice ale heparinei sunt inactivarea trombinei si a factorilor IXa , Xa , XIa , XIIa , activarea antitrombina II , cresterea efectului heparinei endogene , inhibarea agregarii plachetare datorate trombinei , inhibarea aderarii plachetare in combinatie cu PCI , inhibarea factorului von Willebrand , restabilirea electronegativitatii endoteliului , eliberarea de EDRF, inhibarea proliferarii celulelor musculare netede , stimularea migrarii endoteliale si a angiogenezei , antagonizarea efectelor PDGF , inhibarea eliberarii enzimelor lizozomale si a genezei radicalilor liberi de oxigen , cresterea eficientei superoxid dismutazei , inhibarea chemotaxiei neutrofilelor , inhibarea aderarii virusilor la membranele celulare , inhibarea vasospasmului datorat trombinei , eliberarea lipoproteinlipaza , inhibarea activarii complementului.

Fig.12 .Modul de actiune al principalelor clase de antitrombotice
Beneficiile administrarii in infarct sunt legate de mentinerea patentei arterei repermeabilizate si prevenirea reocluziei precoce , dar si de profilaxia posibileleor tromboze venoase profunde , trombembolisme pulmonare , trombi intramurali , embolii cerebrale.O serie de studii clinice sustin eficacitatea acesteia.: in ISIS3 , GUSTO 1 , OSIRIS , desi complicatiile hemoragice sunt mai frecvente , se observa o rezolutie mai rapida a supradenivelarii segmentului ST si o reducere a ratei reinfarctizarii si a mortalitatii .
Asociatii medicamentoase eficace : administrata cu fibrinolitice fibrin nespecifice creste riscul complicatiilor hemoragice si nu reduce suplimentar mortalitatea , insa in asociatie cu fibrinolitice fibrin specifice asigura o reperfuzie mai buna iar raportul risc complicatii hemoragice-beneficiu este in favoarea ultimului(GUSTO)
Se administreaza intravenos (exista neconcordante de opinie legate de administrare s.c care se prefera la cei cu risc de embolizare sistemica) , iar doza necesara a nascut o serie de controverse.De obicei cand se asociaza cu fibrinolitice fibrin specifice se administreaza un bolus de 60U/kg (max 4000 U) , urmat de o perfuzie cu 12U/kg/ora ( max 1000U) , ajustata in functie de APTT determinat intai la 3 ore , apoi la 6 ore si ulterior zilnic , care trebuie mentinut la o valoare de 1,5-2 ori mai mare decat controlul (GUSTO , ASSENT 3).Daca nu se asociaza cu fibrinolitice , se administreaza un bolus de 60-70U/kg i.v , urmat de o perfuzie cu 12-15U/kg/ora.In cazul in care heparina nefractionata se asociaza cu PCI primar sau de salvare ,inhibitori ai GPIIb/IIIa ,doza trebuie ajustata.In cazul prezentei trombozei venoase profunde sau edemului pulmonar se administreaza 80U/kg si respectiv 18U/kg/ora.
Durata administrarii este de 24-48 ore i.v., ulterior decizia luandu-se in functie de clinica pacientului.La pacientii cu risc mic trebuie intrerupta ,dar in nici un caz nu se opreste brusc existand posibilitatea aparitiei trombozei recurente.
Metabolism:heparina nefractionata nu se absoarbe in tractul gastrointestinal si se absoarbe variabil in administrarea s.c. , se fixeaza variabil la nivelul proteinelor plasmatice si se elimina nemodificata pe cale renala.
Reactii adverse:-complicatii hemoragice , mai crescute la cei cu boli digestive hemoragice , hepatite , hemofilii , HTA , asociere cu alte antitrombotice (antidotul il reprezinta protamina 1mg pentru fiecare 100U heparina)
-trombocitopenie(<100000) cu mecanism imunologic , paradoxal insotita de tromboze intravasculare (la 4-14 zile de tratament mai ales la cei ce au mai primit heparina nefractionata)
-osteoporoza , de obicei dupa 3 luni de administrare
-hiperaldosteronism , cresterea transaminazelor hepatice , reactii alergice.
Contraindicatii :boli hemoragice , sangerari active , endocardita infectioasa , ulcer gastrointestnal acut , HTA severa , iminenta de avort , TBC activa , trombocitopenie preexistenta in urma unei cure cu heparina.
Limite :UHF reprezinta un amestec neomogen de molecule polizaharidice cu lungime si greutate moleculara diferita , doza necesara este imprevizibila (<25% dintre pacienti ating nivelul eficient in primele 12 ore TIMI 9B) , se leaga in procent crescut de proteine plasmatice , are mecanism saturabil de clearance si este inactivata de Fp 4 si e incapabila sa mai actioneze odata trombul intravascular constituit.
Interferente medicamentoase :antibiotice , unele medicamente psihotrope formeaza in perfuzie complexe insolubile.Se administreaza cu mare prudenta in asociere cu acid acetilsalicilic , clopidogrel , inhibitori GpIIb/IIIa
Heparine cu greutate moleculara mica:derivati ai heparinei depolimerizati,cu molecule mai mici , capabili sa se combine cu antitrombina III si cu factorul Xa , dar inactivarea factorului IIa directa nu este posibila datorita dimensiunilor mici ale lantului polizaharidic.
Exista mai multi compusi in aceasta categorie , printre ei numarandu-se enoxaparina , dalteparina , nadroparina.Doar utilizarea enoxaparinei si dalteparinei in STEMI au fost evaluate in studii clinice.Dalteparina se administreaza s.c 120UI/kg de doua ori pe zi pentru aproximativ 4-7 zile.Enoxaparina este recomandata ca terapie adjuvanta la pacienti sub 75 de ani cu functie renala nealterata ce primesc fibrinolitice (cele mai multe studii certifica eficienta asocierii cu TNK , ASSENT 3).Doza utilizata este de 30 mg i.v. bolus , urmata de administrarea s.c. a cate 1mg/kg la 12 ore pana la externare.Administrarea nu necesita monitorizare a APTT.Este contraindicata administrarea la persoane peste 75 de ani sau care au disfunctie renala marcata.Din punct de vedere al meabolismului trebuie mentionat ca t1/2 depinde de activitatea plasmatica anti Xa care este diferita pentru fiecare compus si este mult mai mare decat cel al heparinei nefractonate (4-6 ore dupa administrare s.c.).Se leaga mai putin de proteinele plasmatice .Se elimina renal cu legare minima de endotelina.Reactiile adverse se aseamana cu cele ale heparinei nefractionate ,dar de o amploare mult mai mica (de obicei sulfatul de protamina nu inverseaza efectul).Un studiu publicat in 2006 evidentiaza eficacitatea superioara ea enoxaparinei comparativ cu heparina nefractionata in tratamentul infarctului miocardic cu supradenivelare de ST.
Fig.13. Comparatie a UHF si LMWH din punct de vedere a efectelor biologice raportate la structura si farmacocinetica
Utilizarea antitrombinicelor dupa faza acuta ridica o serie de probleme , in sensul ca majoritatea studiilor efectuate sunt localizate undeva in etapa in care terapia adjuvanta cu acid acetialicilic , nitrati ,inhibitori ai enzimei de conversie , β blocante nu se aplica de rutina , astfel ca rezultatele nu sunt aplicabile acum.Exista doar dovezi empirice care sa incurajeze utilizarea acestora , in mare cu scopul de a prevenii embolizari sistemice ca in cazul infarctului anterior intins.Deci pacientii ce prezinta risc crescut embolii ar trebui sa primeasca heparina , continuata cu anticoagulare orala pe termen lung.
16.Beta blocante
Administrarea β blocantelor initiata in perioada acuata a STEMI (primele 24 de ore) trebuie continuata daca nu au aparut reactii adverse.De asemenea administrarea lor trebuie initaiata si la pacientii fara contraindicatii care nu au primit in primele 24 de ore.Cei care in acut prezentau contarindicatii trebuie reevaluati in vedere unei eventuale initieri a admnistrarii .
Definitie: reprezinta compusi chimici cu proprietatea de a se lega selectiv de de receptori β adrenergici , antagonizand competitiv si reversibil efectele obtinute prin stimularea lor.
Clasificare:-in functie de gradul de selectivitate cu care actioneaza asupra recetorilor adrenergici acestia se impart in neselectivi (b1 sib2) si selectivi (b1,dar efectul e dependent de doza la valori mari devenind neselectivi).De asemenea unii dintre ei prezinta activitate simpatomimetica intrinseca (ISA) , altii nu (fara ISA) .Anumiti compusi exercita efecte vasodilatatoare periferice prin antagonism b1 sau agonism a
Efecte: antiischemic-prin scaderea nevoii de oxigen a miocardului , a alurii ventriculare , a contractilitatii , a tensiunii arteriale sistolice.Prelungirea diastolei creste perfuzia miocardica
antiaritmic-rezultat direct al actiunilor electofiziologice cardiace
antihipertensiv-prin scaderea lucrului mecanic cardiac , inhibarea eliberarii de renina si a productiei de angiotensina , blocarea receptorilor a presinaptici.
imbunatatire functie ventriculului stang-imbunatateste functia si structura si creste fractia de ejectie prin scadere alurii ventriculare , prelungeste diastola , inhiba producerea de acizi grasi liberi , up reguation al beta receptorilor , si scaderea stressului oxidativ miocardic.
altele-inhiba apoptoza mediata de activarea beta adrenergica , agregarea plachetara , modificari in exprimarea genelor miocardice , iar unele dintre ele au efect antioxidant si inhiba peoliferarea celulelor musculare netede vasculare.
Per ansamblu aceste efecte concura la reducerea dimensiunilor infarctului , a riscului de producere a aritmiilor maligne , a mortii subite si implicit al mortalitatii.
Reactii adverse:de obicei sunt destul de bine tolerati,existand insa un risc mai ales cand sunt folositi in doze inadecvat de mari.
Efecte cardio-vasculare:bradicardie severa si BAV(pacienti cu SSS sau BAV preexistent,nu au fost observate la administrarea i.v. in caz de STEMI),fenomene tip Raynaud si extremitati reci.
Efecte metabolice:mascare simptome ale hipoglicemiei la pacienti cu DZ tip 1;cresterea TG serice,su scaderea HDL-colesterol
Efecte pulmonare:crestere a rzistentei cailor aeriene prin favorizarea bronhospasmului
Efecte gastrointestinale:greata, diaree,constipatie, flatulenta ,durere epigastrica(rare)
Efecte centrale:oboseala,insomnie,cosmaruri,disfunctie sexuala(agravare impotenta,scadere libido)
MEDICAMENT |
SOL LIPIDE |
LEGAREPROTEINE |
METABOLISM |
ELIMINARE |
DEBUTACTIUNE |
EFECTMAXIM |
T1/2 |
ATENOLOL |
Nu |
Minim |
Renal |
1h |
2-4h |
3-6h |
|
|
ESMOLOL |
Moderata |
Extensiv |
Renal |
2min |
2-5min |
8-9min |
|
|
METOPROLOL |
Moderata |
Extensiv |
Renal |
1-2h |
1-2h |
3-6h |
|
|
BISOPROLOL |
Moderata |
Minima |
Renal |
1-3h |
2h |
10-12h |
|
|
ALPRENOLOL |
Scazuta |
Hepatic |
Renal |
0,5-1h |
0,5-1,5h |
2-3h |
|
|
PROPRANOLOL |
Crescuta |
Hepatic |
Renal |
1-2h |
2-3h |
3-6h |
Interactiuni medicamentoase:hidralazina la nivel de metabolizare hepatica , necesitand cresterea dozei) , cimetidina (creste concentratia plasmatica a β blocantelor) , antiaritmice de clasa I (efect inotrop negativ aditiv) , verapamil (bradicardie si hipotensiune severa) , diltiazem(afecteaza conducerea atrio ventriculara si functia nodulului sinoatrial), teofilina , lidocaina , wafarina,rifampicina,disopiramida,ampicilina (β blocantele interfera cu metabolismul acestora)
Tabel .12.Caracteristicele farmacocinetice ale principalilor β blocanti.Adaptat dupa EM Antman, E Braunwald - Myocardial Infarction, in 'Heart Disease: a textbook of cardiovascular medicine', 7th edition, WB Saunders, 2005 si E Craiu,C.Ginghina, I Tintoiu,C Voiuculet ,Certitudini in cardiologia moderna,Ed.Dobrogea,2001
17.Inhibitori ai enzimei de conversie
Definitie :compusi cu actiune inhibitorie competitiva asupra enzimei de conversie a angiotensinei.
Efecte biologice :inhiband enzima de conversie de la nivelul tuturor endoteliilor vasculare , rezulta reducerea angiotensinei II circulante si tisulare.Este inhibata formarea inozitoltrifosfatului si eliberarea calciului din reticolul sarcoplasmatic , rezultand vasodilatatie cu scaderea postsarcinii si ameliorarea performantei ventricolului stang.La nivelul miocitelor este diminuata activitatea proteinkinazei C si deci expresia protoncogenelor cu regresia hipertrofiei , scaderea consumului miocardic.Are efect natriuretic direct si de retentie a potasiului , efecte vagomimetice , de inhibare a eliberarii de noradrenalina , efecte antiaterogene si antitrombotice dependente partial si de inhibarea inactivarii bradikininei.
Efecte clinice:efectele sunt maxime la pacientii cu infarct anterior , congestie pulmonara , fractie de ejectie a ventriculului stang <40% , varsta intre 55 si 74 ani si alura ventriculara≥80 bpm , dar pot fi administrati si la ceilalti (sunt salvate inca 5 vieti la 1000 de pacienti tratati) .ISIS 4 , GISSI 3 , SMILE au evidentiat scaderea mortalitatii la 6 saptaminiatat in cazul pacientilor cu reperfuzie cat si a celor fara.Aceste efecte sunt datotrate limitarii impactului neurohormonal asupra cordului , atenuarii procesului de remodelare , limitarii expansiunii infarctului , cresterii fluxului colateral in zona perinfarct.
Tipuri medicamente :s-a dovedit eficienta unor droguri precum captopril , lisinopril , ramipril , zofenopril , enalapril , quinapril , trandolapril
|
prodrog |
gr SH |
legare pr |
ef max |
metabolism |
eliminare |
t1/2 |
|
|
CAPTOPRIL |
nu |
da |
1-2h |
hepatic |
renal |
2-3h |
|
|
ENALAPRIL |
da |
nu |
<50% |
2-4h |
hepatic |
renal |
6-11h |
|
LISINORIL |
nu |
nu |
nu |
4-8h |
nu |
renal |
12-13h |
|
QUNAPRIL |
da |
nu |
1-2h |
hepatic |
renal |
2-3h |
|
|
RAMIPRIL |
da |
nu |
3-6h |
hepatic |
renal |
14-30h |
|
|
TRANDOLAPRIL |
da |
nu |
4-6h |
hepatic |
renal |
>24h |
Tabelul.13.Inhibitori ai enzimei de conversie,caracteristici.Adaptat dupa EM Antman, E Braunwald - Myocardial Infarction, in 'Heart Disease: a textbook of cardiovascular medicine', 7th edition, WB Saunders, 2005 si E Craiu,C.Ginghina, I Tintoiu,C Voiuculet ,Certitudini in cardiologia moderna,Ed.Dobrogea,2001
Administrare:se recomanda administrarea orala in primele 24 ore de la debut infarct(nu se administreaza i.v. datorita riscului de hipotensiune severa-CONSENSUS ) cu o doza mica (6,25 mg -captopril , 2,5 mg-enalapril , 2,5 mg lisinoprol) , ce se creste progresiv , ajungandu-se la doza completa (50-100 mg-captopril , 20-20 mg - enalapril sau lisinopril) in 24-48 ore.Nu exista o statuare a momentului inceperii administrarii , dar pentru ca nu exista studii in faza prespital , nu este recomandat sa se administreze din acel moment.Cele mai mule studii sustin administrarea in primele 24-36 ore postinfarct , cu efect maximal daca este aplicata in intervalul 6-12 ore.Se administreaza in continuare la pacientii care au primit in primele 24 ore de la debut STEMI (cei care tolereaza) , terapia continuandu-se pe termen lung ,cu efecte benefice asupra scaderii riscului de insuficienta cardiaca.Se recomanda o evaluare periodica a functiei ventriculului stang , un bilant sanguin si urinar de rutina.
Reactii adverse:hipotensiune , deteriorare functie renale sau chiar insuficienta renala acuta , hiperpotasemie , tuse seaca , reactie cutanata alergica , angioedem si uneori neutropenie , pierdere gust , proteinurie (captopril in doze mari)
Contraindicatii:hipotensiune (tensiune arteriala sistolica<100mmHg sau o scadere cu >de 30 mm hg fata de valoarea normala a pacientului) , insuficienta renala clinic manifesta , alergii , stenoza bilatera la artere renale ,sarcina,stenoza aortica severa ,cardiomipatie obstructiva
Intractiuni medicamentoase : efectele sunt crescute de diuretice (hipotensiune); diuretice care retin potasiul (hiperkaliemie) ; vasodilatatoare (ex. nitroglicerina sau alti nitrati); simpatolitice (ex. beta-adrenolitice); cimetidina (neuropatii severe); anestezice generale (hipotensiune). Inhibitorii sintezei prostaglandinice (ex. indometacinul, aspirina) scad efectele
18.Blocante ale canalelor de calciu
In tratamentul infarctului cu supradenivelare de ST aceasta clasa de medicamente ocupa o pozitie secundara , de rezerva , in principiu datorita reactiilor adverse cu impact extrem de sever asupra pacientului.Este recomandata doar utilizarea verapamilului si diltiazemului si de aceea in continuare ne vom referi doar la ele.
Definitie:compusi cu proprietati antiaritmice , antiischemice sau antihipertensive consecutiv blocarii activitatii canalelor de calciu tip L.
Clasificare:exista trei categorii , dihidropiridinele (nifedipin , isradipina , felodipina , nicardipina , amlodipina , lacidipina) , benzotiazepinele (diltiazem) si fenilalchilaminele (verapamil)
Mecanism actiune:se fixeaza la nivelul subunitatii 1 a canalelor de calciu scazand consecutiv calciul intracelular , deci calciul disponbil contractiei.Actiunea verapamilului si diltiazemului este mai selectiva , cu precadere la nivelul miocardului , vasodilatatia periferica fiind minima.
Metabolism:verapamilul are o absorbtie digestiva de 80% , diltiazemul de 90% , ambele fiind partial inactivate la prim pasaj hepatic , se metabolizeaza hepatic si sunt excretate renal sau digestiv.Durata de actiune este de aproximativ 6-8 ore , iar pentru preparatele retard pana la 24 ore.
Efecte biologice:scad frecventa cardiaca , cresc usor debitul cardiac,efecte antiaritmice , efect antiischemic prin scaderea contractilitatii si frecventei cardiace si prin prevenira supraincarcarii celulare cu calciu.
Efecte clinice:desi nu s-a evidentiat nici un beneficiu asupra mortalitatii , sunt cateva studii care releva o scadere a riscului de reinfarctizare sau a evenimentelor nefavorabile datorate ischemiie recurente la pacienti fara insuficiena catrdiaca (INTERCEPT , MDPIT , DAVIT-II).Trebuie totusi luat in cnsiderare faptul ca majoritate acestori studii s-au efectuat intr-o perioada in care tratamentul actual al infarctului nu era aplicat la majoritatea pacientilor , ca unii au primit si β blocante sau din contra pacientii cu indicatie de β blocante au fost exclusi.
Recomandari utilizare:se uitlilzeaza de obicei la pacientii la care blocada este contraindicata sau ineficienta cu scopul limitari procesului ischemic.Nici un studiu nu a evidentiat un beneficiu al administrarii in acut a acestora ,de aceea se amana administrarea cu cateva zile.
Reactii adverse: scade contractilitatea miocardica cu risc precipitare insuficienta cardiaca , deprima conducerea AV dar poate produce si bloc sinusal , constipatie si cresteree enzime hepatice (verapamilul) , cefalee , ameteli , graeta , varsaturi.
Contraindicatii:insuficienta cardiaca congestiva si disfunctie ventricul stang , bloc atrio-ventricular , boala de nod sinusal in tratament concmitent cu digoxin , beta blocante , disopiramida.
Interactiuni medicamentoase:isi potenteaza reciproc efectele adverse in cazul beta blocantelor , cresc nivelul seric de digoxin , rifampicina- reduce biodisponibilitatea , cimetidina- creste nivelul plasmatic
19.Terapia normolipemianta
In cazul aterosclerozei , cea mai frecventa cauza a infarctului , cele mai cost eficiente interventii la nivel populational sunt legate de modificarea stilului de viata si constau in controlul riguros al greutatii corporale , reducerea grasimilor saturate si a colesterolului din dieta , efectuarea unei activitati fizice regulate menite sa combata sedentarismul si oprirea fumatului.La aceste masuri se pot adauga si mijloace farmacologice .
In general aceste din urma se refera la controlul dislipidemiilor avand ca scop aducerea LDL-colesterol la un nivel optim.In cazul LDL-colesterol cea mai eficienta medicatie o reprezinta statinele , acestea introducadu-se la aproximativ 6 saptamani de monitorizare a efectelor modificarii stilului de viata.Alternativ se pot utiliza niacina sau chelatorii de acizi biliari , dar efectele lor sunt umbrite de numeroase reactii adverse.
Statinele
Definitie : reprezinta compusi chimici ce inhiba HMG-CoA reductaza , principala enzima implicata in biosinteza colesterolului , prin mimetism structural al coenzimei A.
Efectele biologice sunt scaderea depozitelor intracelulare de colesterol si cresterea activitatii receptorului LDL din hepatocite ,crescand ritmul de eliminare al particulelor LDL din plasma.Ca urmare scade LDL coleterolul si pe langa acesta apare si o crestere a HDL si o scadere a TG , insa mai putin pregnante.
Efecte clinice :acest compus s-a dovedit efiient atat pentru cei deja diagnosticati cuboala coronariana ischemica, cat si la cei cu variante inaparente . SSSS , LIPID , CARE au evidentiat efectele pozitive ale tratamentului cu statine asupra frecventei evenimentelor coronariene si mortalitatii.O serie de studii angiografice evidentiaza capaitate sattinelor singure sau in asociere , de a incetini evolutia nefasta a procesului ateromatos.
Medicamente utilizate si administrare : atorvastatina , fluvastatina , lovastatina , pravastatina , simvastatina , primele doua fiind sintetice , iar celelalte naturale . Se administreaza oral , de preferinta seara , eficienta terapeutica fiind mai mare.
|
Medicament |
Doza de start |
Doza de intretinere |
|
Atorvastatin |
10 mg |
10-80 mg |
|
Fluovastatin |
80 mg |
20-40 mg |
|
Lovastatin |
20 mg |
10-40 mg |
|
Pravastatin |
20 mg |
10-40 mg |
|
Simvastatin |
10-20 mg |
5-40 mg |
Tabel . 14.Principlalele statine.Adaptat dupaInternational Lipid Information Bureau :Dislipidemia and Coronary Heart Disease,3rd edition,2003
Reactii adverse : hepatotoxicitate , miopatie , efecte teratogene , dispepsie , rash , cefalee , mialgii , artralgii , tulburari de somn
Interactiuni medicamentoase :sechestrantii de acizi biliari le scad biodisponibilitatea , iar fibratii, ciclosporina , eritromicina , unele antifungice le cresc efectul miopatic
In cazul interventiilor farmacologice pentru cresterea HDL-colesterol la un nivel peste 40 mg/dl de ales sunt fibratii si acidul nicotinic.
Fibratii
Definitie :derivati ai acidului fibric ce actioneaza prin cresterea catabolismului lipoproteinelor
Efecte biologice : principalul efect este reducerea nivelului de VLDL cu o scadere paralela a TG si o crestere a HDL , prin scaderea nivelurilor de apoCIII si cresterea apoAI , AII.Concomitent cresc preloarea hepatica a acizilor grasi liberi si stimuleaza exprimarea proteinei SR-B1.Totul se explica prin actiune asupra receptorilor nucleari de activare a proliferarii peroxizomilor .
Efecte clinice :studii precum VA-HIT , BIP , intaresc importanta unui nivel optim al HDL-colesterol si evaluaeza capacitate de a obtine aceste rezultate cu ajutorul fibratilor.Desi rezultatele au fost semnificative statistic, totusi statinele raman mijlocul esential de control al profilului lipidic.
Medicamente utilizate si administrare:
|
Medicament |
Doza de start |
Doza de intretinere |
|
Gemfibrozil |
600 mg x2 |
600 mg x2 |
|
Fenofibrat |
100 mg |
200-300 mg |
|
Bezafibrat |
400 mg |
2000 mg x3 |
Reactii adverse:crestere litogenitate bila , dispepsie , scadere libodo , crestere mortalitate de cauza noncardiac , miozita,aritmii , leucopenie
Interactiuni medicamentoase:deslocuiesc anticoagulantele orale de pe proteine , crescandu-le efectul
Acidul nicotinic
Definitie :cel mai vechi si cel mai ieftin agent normolipemiant , acidul nicotinic sau niacina face parte din familia vitaminelor B.
Efecte biologice :scade lipoliza , reducand astfel mobilizarea acizilor grasi liberi din testul adipos si deci substaratul pentru sinteza lipoproteinelor.Sunt reduse astfel nivelele de LDL colesterol si VLDL .Prin reducerea epurarii , creste nivelul HDL colesterol.Pe langa aceste efecte , are si o actiune unica intre medicamentele normolipemiante si anume de scadere a nivelelor de Lpa , in medie cu 30%.
Efecte clinice :scade mortalitatea totala , mortalitatea cardiovasculara , incidenta infarctului si limiteaza progresia leziunilor aterosclerotice..Aceste efecte au fost sustinute cu ajutorul mai multor studii :CDP, CLAS , FATS , Stocholm Ischemic Heart Disease Study.
Administrare : 50 mg x3/zi ca doza de start si 500-1000 mg x3/zi ca doza de intretinere, p.o., concomitent cu masa , neasociat cu bauturi calde eventula se trece in timp la preparate cu administrare lente.
Reactii adverse : eritem cutanat , prurit , piele uscata , acanthosis nigricans , gastrita , ulcer peptic , hepatita medicamentoasa , cresteri izolate transaminaze , cresteri acid uric , hiperglicemie , aritmii , hipotensiune , ambliopie toxica
Interactiuni medicamentoase :potenteaza efectul anticoagulantelor
20.Tratamentul complicatiilor
Tulburari hemodinamice
Hipotensiunea (TAS<90 mmHG sau cu 30 mm Hg sub valoarea obisnuita a pacientului) poate aveea cauze diferite si de cele mai multe ori corectarea acestora restabileste valorile normale.Astfel repletia voilemica este indicata la toti cei care nu au semne de supraincarcare volemica.Uneori corectarea tulburarilor de ritm sau conducere reface tensiunea arteriala.In cazul unai afectari a functiei inotrope , vasopresoarele si agentii inotropi sunt recomandate.Dopamina este agentul initial preferat,iar daca hipotensiunea este severa se poate apela intai la noradrenalina intarvenos,urmata de dopamina(2,5-5μg/kg/min cu cresterea la nevoie a dozei),iar o data tensiune ajunsa la 90 mmHg se poate administra simultan dobutamina .In formele severe balonul de contrapulsatie intraortic ar trebui luat in consideratie.
Congestia pulmonara (clasele II si III Killip) necestita administrarea urgenta de O2, pana la atingerea unei saturatii>90%, morfina , nitrati in functie de nivelul tensiunii arteriale, diuretice (furosemid,bumetamid) in caz de supraincarcare volemica, medicatia inotropa ca optiune tertiara.Anumite forme necesita balon de contrapulstie intraortic.In cazul in care se asociaza cu fibrilatie arteriala preparate digitale pot fi administrate, altfel ele nu sunt recomandate.Dupa o stabilizare minima a pacientului trebuie determinata cauza subiacenta a congestiei ,cu eventuala monitorizare prin cateter intrapulmonar.Ulterior trebuie luata o decizie prompta in ceea ce priveste metoda de reperfuzie, PCI fiind preferat fibrinolizei potrivit rezultatelor studiului GUSTO-IIB si registrului NRMI ( a nu se ingnora nevoia de ventilatie mecanica in timpul interventiei).IECA per os ar trebui administrati precoce la cei normo si hipertensivi.
Socul cardiogen poate fi tratat clasic cu stabilizarea initiala a pacientului sau se poate tenta revascularizarea de urgenta prin PCI (in special la pacienti sub 75 de ani cu soc in primele 36 de ore de la STEMI si cu interventia posibila in cel mult 18 ore).Trialuri precum SHOCK sau SMASH sustin a doua varianta , evidentiind o scadere a mortalitatii la 30 de zile semnificativa in cazul celor cu revascularizare de urgenta comparat cu cei cu revascularizare la distanta sau fara revascularizare.Se poate pune problema in cazuri selectionate si de CABG de urgenta daca exista aceaste posibilitate.In cazul unui interval de timp mare pana la revascularizare ,ar trebui initiate precoce instalarea unui balon de contrapulsatie si stabilizarea pacientului.Rezultatele depind si de existenta unei componente reversibile sau ireversibile a acestuia.Trebuie cautati factorii agravanti asociati si trebuie facut diagnosticul diferential cu anumite conditii ce mimeaza socul
cardiogen.
. 
Fig.14 .Atitudinea in cazul cmplicatiilor hemodinamice acute.Adaptat dupa "Guidelines 2000 for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care ",Circulation 2000102:I-172-I-216
|
Recomandari clasa I |
Recomandari clasa IIa |
|
Cateterizare pulmonara |
hipotensiune progresive ,neresponsiva sau cu contraindicatie la vasopresoare |
hipotensiune la pacienti fara congestie pulmonara ce nu a raspuns la administrare de fluide |
|
complicatii mecanice suspicionate in absenta ECO |
soc cardiogen |
|
|
semne persistente de hipoperfuzie fara hipotensiune sau congestie pulmonara |
||
|
ICC severa sau EPA ce nu raspund la terapie |
||
|
administrare agebti inotropi/vasopresori |
||
|
Monitorizare intrarteriala a presiunii |
hipotensiune severa (TAS<80 mmHg) |
administrare nitroprusiat de sodiu sau alti vasodilatatori puternici |
|
administrare de agenti inotropi /vasopresori | ||
|
soc cardiogen |
Tabel.15.Recomandarile efectuarii cateterizarii pulmonare si a monitorizarii presiunii intrarteriale.Adaptat dupa"ACC/AHA Practice Guidelines",2004,Antman et al.,7.6.1,pg.93
Utilizarea balonului de contrapulsatie aortica are ca efect imbunatatirea fluxului coronar si scaderea efortului miocardicla pacientii cu discomfort ischemic recurent, disfunctie ventriculara stanga asociata cu hipotensiune sau soc cardiogen.Este in special eficient in cazul pacientilor cu soc cardiogen ce nu sunt candidati la revascularizare.Recomandarile pentru utilizarea lui sunt :
-pacienti hipotensivi (TAS<90 mmHg sau TA mai mica cu 30 mmHg fata de valorile normale) care nu raspund la alte interventii si care nu pot beneficia de revascularizare invaziva
-pacienti cu activitate contractila miocardica foarte scazuta
-pacienti cu soc cardiogen care nu este controlabil rapid prin terapie farmacologica.In acest caz are ca scop stabilizarea pacientului in vederea efectuarii unor manevre invazive.
-la pacienti cu discmfort ischemic recurent si semne de dezechilibru hemodinamic, IVS sau cu o zona mare de miocard afectata ,in asociere cu mijoace farmacologice.Revascularizarea de urgenta se impune in cazul lor
Tulburari de ritm
Aritmiile supraventriculare se produc cel mai frecvent in primele 4 zile , progosticul fiind cu atat mai prost cu cat apar mai tardiv.Se recomanda pe cat posibil identificarea cauzelor si diferentierea intre un infarct complicat cu ibrilatie atriala de exemplu si o fibrilatie preexistenta, tratamentul si prognosticul fiind diferite.Fibrilatia sau flutterul atrial sustinute la pacientii compromisi hemodinamic necesita cardioversie sincronizata cu soc monofazic de 200J respectiv 50J , precedate de anestezie sau sedare, cu crestere progresiva in caz de nonresponsivitate.Se poate apela si la conversie farmacologica, mai ales la cei fara tulburare hemodinamica, cu amiodarona sau digoxin i.v. dupa un prealabil conmtrol al alurii ventriculare cu β blocante sau blocanti ai canalelor de calciu.Amiodarona este medicamentul preferat in insuficienta cardiaca congestiva, iar digoxinul la ora actuala nu mai este medicament de linia I.Datorita riscurilor embolice mai ales alefibrilatiei atriale se recomanda anticoagulare,desi este greu de estimat vechimea fibrilatiei.Daca este necesar tratament pe termen lung se utilizeaza amiodarona (in fibrilatia atriala trazitorie acesta nu e necesar sau se administreaza doar 6 saptamani)Uneori terapia se limiteaza doar la controlul alurii ventriculare si anticoagulare.
Managementul tahicardiei paroxistice supraventriculare reintrante implica manevre de stimulare vagala ,adenozina i.v. 6mg in 1-2 sec ,cu readministrare a unei doze duble la 1-2 minute in caz de esec, β blocanti i.v., diltiazem i.v.20 mg in 2 min, urmat de perfuzie 10mg/ora, digoxin i.v.8-15μg/kg.
Aritmiile ventriculare ,in special fibrilatia si tahicardia sunt principala cauza de mortalitate in etapa precoce.Momentul aparitiei lor influenteaza prognosticul pacientului,cele mai precoce de 48 ore fiind mai bine tolerate.Se impune o diferentiere intre formele primare si cele secundare care se dezvolta datorita tulburarilor hemodinamice.Tratamentul lor implica soc electric nesincronizat initial cu o energie monofazica de 200J ,cu crestere pana la 360J in caz de esec.Daca nu raspund la soc se recomanda utilizarea amiodaronei i.v.300mg si repetare a socului electric.Corectarea tulburarilor electrolitice subiacente ,daca exista poate fi un mijloc util de preventie secundara pentru fibrilatie.Nu exista un protocol bine stabilit al preventiei secundare a fibrilatiei, lidocaina sau β blocantele fiind medicamenele utilizate pana acum.Tahicardia ventriculara polimorfa necesita soc electric sau amiodarona in caz de insucces.Este recomanbabil pentru formele refractare sa se aiba in vedere beta blocada, balonul de contrapulsatie si PCI/CABG de urgenta.Cea monomorfa se preteaza admnistrarii de amiodarona (150 mgi.v. in 10 min cu repetare la 10-15 min) sau soc electric monofazic sincronizat de la energii de minim 50J. Nu se recomanda profilaxia tahicardiei in cazul revascularizarii pe baza de fibrinolitice.Extrasistolele ventriculare ,cupletele sau tahicardia nesustinuta nu necesita tratament daca nu induc tulburari hemodinamice.Ritmul accelerat idioventricular,de obicei marker al reperfuziei,nu necesita antiaritmice.
Tulburarle de ritm consecinta ridica problema preventiei secundare prin implantarea unui ICD (implantable cardioverter defibrillator).Acesta este indicat in cazul pacientilor cu fibrilatie sau tahicardie ventriculara cu mare instabilitate hemodinamica mai mult de 2 zile de la infarct ,dar cu conditia ca aceasta sa nu se datoreze unei ischemii tranziorii sau reinfarctizarii.Beneficiaza de ICD si pacientii la care infarctul s-a produs cu cel putin o luna in urma ,care au o FEVS intre 31% si 40% si prezinta instabilitate electrica si au fibrilatie ventriculara inductibila sau tahicardie ventriculara sustinuta.Pare rezonabil a se implanta deviceul si in cazul unei FEVS<30% la mai mult de o luna de la infarct sau la mai mult de 3 luni de la revascularizare in absenta unei fibrilatii spontane sau unei tahcardii sustinute mai mult de 48 h de la infarct.Se contraindica utilizarea ICD la pacienti fara tahicardie ventriculara sustinuta sau fibrilatie spontana mai mult de 48 h de la infarct si a caror FEVS este mai mare de 40% cel putin o luna dupa.
|
Studiu |
Nr pac |
Zile dupa IMA |
Caracterizare aritmie |
FEVS medie,max |
Studiu EF |
Hazard mortalitate ICD vs nonICD |
|
MADIT |
>20 |
3-30ESV AV>120bpm |
da | |||
|
MUSTT |
>3 |
>2ESV AV>100bpm |
da | |||
|
MADIT-2 |
>29 |
nu au fost necesare |
de |
Tabel.16.Trialuri clinice care evalueaza eficienta preventiei mortii subite prin utilizare ICD.Adaptat dupa ACC/AHA Guidelines,Antman et al.,2004,7.7.1.5 ;112.
Bradiaritmiile necesita fie o atitudine profilactica , fie una curativa . Profilaxia se refera la pacing si are ca scop prevenirea unei bradicardii simptomatice sau letale si presupune selectia celor predispusi la bloc cardiac complet cu mecanism de scapare ventricular neadecvat.Farmacoterapia abordeaza latura terapeutica a acestor complicatii si se bazeaza pe atropina (0,6-1 mg,i.v. la fiecare 5 min pana la efectul dorit sau doza maxima de 0,04mg/kgc)..Asistola ventriculara necesita masuri de resuscitare prompte de la masaj cardiac la atropina, vasopresina , noradrenalina sau pacing temporar.Bradicardia simptomatica , pauzele sinusale mai mari de 3s sau bradicardia sinusala cu alura ventriculara<40 bpm si hipotensiune asociata sau semne de tulburari hemodinamice necesita tratament cu atropina sau pacing temporar in functie de raspuns.
Pacingul permanent este recomandat in :
-BAV II in sistemul His -Purkinje cu bloc de ramura bilateral sau BAV III la nivel sau sub sistem His -Purkinje
-BAV II/III infranodal tranzitor asociat cu bloc de ramura
-BAV II/III persistent si simptomatic
Pacingul permanent este contraindicat in :
-BAV tranzitor fara tulburari de conducere intraventriculare
-BAV tranzitor in prezenta unui HBSA izolat
-HBSA in absenta BAV
-BAV I persistent in pezenta bloc de ramura vechi
Complicatii mecanice
In general ,in cazul acestor complicatii se impune repararea chirurgicala de urgenta ,in absenta contraindicatiilor sau refuzului pacientului.Se are in considerare efectuarea in cadrul aceluias timp operator si al CABG.O mentiune speciala se impune in cazul anevrismului ventricular, unde chirurgia este necesara daca acesta se asociaza cu tahiaritmii ventriculare necontrolabile sau/si disfunctie de pompa.
21. Limitari ale terapiei actuale
Desi se incearca ,pe cat posibil, o imbunatatire a ratei de supravietuire post infarct au existat o serie de aspecte care limiteaza efectele pozitive.Printre acestea se numara prezenta unor comorbiditati care limiteaza utilizarea anumitor droguri sau agraveaza tabloul clinic al pacientului ori din contra mascheaza simptomele caracteristice impiedicand recunoastera precoce; varsta avansata (in special >65 ani) .Subutilizarea cel putin in tara noastra a unor terapii demonstrate a avea efect asupra scaderii mortalitatii (aspirina , beta blocante , noi fibrinolitice) contribuie decisiv la rezultatele negative.Mai pot fi mentionate: variabilitatae crescuta a algoritmilor de diagnostic si tratament in functie de zona si de fondurile investite, lipsa de flexibilitae a unor cadre medicale in ceea ce priveste tratamentul unor grupuri de risc speciale (de exemplu femeile). Educatia sanitara deficitara a populatiei contribuie in mod considerabil la alterarea eficientei tratamentului prin nerecunoasterea sau ignorarea simptomelor,lipsa compliantei in cadrul preventiei primare
In Romania un rol decisiv al aplicarii terapiilor moderne in infarctul miocardic cu supradenivelare de ST il joaca aspectul financiar .
Stratificarea riscului reprezinta cheia unui management eficient.Se impune efectuarea acesteia din momentul sosirii ambulantei , in momentul admiterii in camera de urgenta ,UTIC sau unitate secunadara si in momentul externari.Este unealta cea mai eficienta in adaptarea terapiei si individualizarea monitorizarii fiecarui pacient. Se vor urmari:riscul de recurenta ischemica si de deces datorat sau nu aritmiilor.
In etapa initiala stratificarea riscului trebuie sa tina cont serie de date demografice si de istoric.Femeile, persoanele peste 70 de ani, diabeticii, cei cu antecedente de angina sau de infarct au un prognostic nefavorabil.Date oferite de ECG pot orienta:infarctul anterior sau deventricul drept, supradenivelare ST in multe derivatii sau suma touturor supradenivelarilor mare, unde Q in multe derivatii, subdenivelare de ST, BAV grad mare persistent , tulburari de ritm au prognostic nefavorabil.Intervalul de timp pana la prezentare, alura ventriculara , tensiunea arteriala , markerii serici cardiaci (studiul FRISC a evidentiat o relatie directa intre nivelul crescut al troponinelor serice si riscul de deces , reinfarctizare la 5 ani) ,peptidul natriuretic atrial ,17 cetosteroizii urinari pot informa medicul despre severiateta si optiunile terapeutice.
In timpul spitalizarii se recomanda stabilirea prognosticului prin mijloace clinice sau prin tehnici de laborator , investigatii neinvazive sau invazive.Exista diverse algoritme de stratificare a riscului , fiecare cu un anumit grad de sensibilitate ,fiecare unitate medicala si cadru medical apeland la cel dorit in functie de datele de literatura de specialitate si experienta anterioara.Printer acestea pot fi mentionate TIMI , PURSUIT, PREDICT
|
Fara factori de risc | |
|
>70 ani | |
|
IMA anterior | |
|
FiA | |
|
Raluri>1/3 torace | |
|
sex feminin | |
|
DZ | |
|
hTA/hTS | |
|
IMA in antecedente |
Istoric
Varsta:65-74.......2 pct
>75.......1pct
DZ/HTA/
Angina..........1pct
|
Risc |
cTnT seric |
Risc deces / reinfarctizare la 5 ani |
|
scazut |
<0,06mcg/l | |
|
moderat |
0,06-0,18mcg/l | |
|
crescut |
>0,18mcg/l |
TAS<100 mm Hg......3 pct
AV>100bpm........2 pct
Killip II-IV........2 pct
Greutate.67kg.......1pct
STE anterior/BRS.......1pct
Durata pana la RX.4 ore1pct
Scor.0-14 pct
Fig . 17 .Exemple de criterii de stratificare a riscului pacientului cu STEMI .Adaptat dupa ACC/AHA Guidelines,Antman et al.,2004 si M Cinteza,D Vinereanu,M Vintila :Infarctul Miocardic Acut-Diagnostic,tratament acut,recuperare,ed.Infomedica,1998
Cardiologul are la dispozitie o varietate de mijloace de investigatie pentru estimare risc si pentru alegerae unei anumite directi in managenentul pacietului.De exemplu, un aspect esential este efectuarea sau nu a cateterismului cardiac, mai ales in Romania unde din motive pecuniare si de dotare acesta este foarte greu accesibil.Se poate apela pentru aceasta la ecocardiografie , FEVS orientand sau nu spre coronarografie.Ecocardiografie este utila si pentru alte evaluari legate de complicatii , functie ventriculara , ca test de stress sau ca mijloc de evaluare post revascularizare.O a doua treapta a evaluarii este rprezentata de testele de efort care indica nivelul ischemiei asa cum sugereaza studiul DANAMI .Testul de efort se efectueaza ,fie pe parcursul internarii, fie precoce dupa externare la cei fara coronarografie si fara factori de risc inalt.Pacientii la care nu poate fi interpretata electrocardiograma ,ecocardiografia sau teste de perfuzie miocardica se recomanda in asociere cu testul de efort.In cazul pacientilor cu angina instabila postinfarct,insuficienta cardiaca congestiva, aritmii maligne sau cu contraindicatii absolute ,aceast test se contraindica.Scintigrafia de perfuzie cu adenozina sau dipiridamol poate fi utilizata cu acelas scop.
23.Externarea
Momentul externarii pacientului este influentat de:
precocitatea prezentarii la medic dupa debutul infarctului, cu impact asupra alicarii tratamentului optim si a aparitiei complicatiilor.
adoptarea terapiei corespunzatoare in functie de stratificarea riscului individual
monitorizarea si managementul adecvat pe parcursul spitalizarii, cu evitarea evolutiei defavorabile
statusul psihologic si socio-economic al fiecarui pacient si posibilitatea acestuia de a primi in ambulator suportul necesar
In tarile dezvoltate tendinta limitarii la maxim a perioadei de imobilizare si spitalzare este o realitate. Consecintele unei prelungiri prea mari a perioadei de repaus , mai severe cu varsta variaza de la consecinte neurologice cu diminuarea unor reflexe ,retentie urinara ,la afectare pulmonara ,a aparatului locomotor sau la impact psihologic negativ cu anxietate ,depresie .Cu cat acestea sunt mai severe ,cu atat recuperarea va fi mai dificila si prognosticul mai defavorabil.
Astfel pacientii cu tratamant agresiv ,eficient, fara complicatii semnificative, ischemmie recurenta sau insuficienta cardiaca congestiva pot fi externati in 5-6 zile .Conditia esentiala este ca urmarirea lui sa continue si in ambulator.In cazul producerii unor complicatii (cel mai frecvent aceste apar in primele zile) ,externarera se face la cateva zile dupa stabilizrea ,timp in care pacientul este monitorizat si reevaluat, urmarindu-se raspunsul acestuia la medicatie.In Romania situatia este oarecum diferita ,spitalizarea medie incadrandu-se undeva intre 14-15 zile, pentru ca pacientii nu se prezinta intotdeauna in timp util, disponibilitatile mijloacelor terapeutice sunt inca limitate in multe spitale, statusul socio economic al pacientului este unul scazut deseori.
Pacietul trebuie reevaluat inaca o data inainte de externare pentru a-l incadra intr-o clasa de risc si pentru a adapta tratamentul in functie de ea (vezi subcapitolul precedent).Foarte importanta este si discutia pe care medicul o are cu pacientul si prin care urmareste educarea acestuia in ceea ce priveste conduita sa in ambulator.
|
PREGATIREA PACIENTULUI LA EXTERNAREASPECTE URMARITE |
|
Prezentarea pe larg a masurilor de preventie secundara si necesitatea aderentei la acestea |
|
Prezentarea programului de reevaluare post exrternare si importanta respectarii acestuia |
|
Instruirea pacientului si a familiei cu privire la posibilele evenimente patologice ce pot apare in timpul convalescentei si modului in care trebuie actionat |
|
Instruirea membrilor familiei in ceea ce priveste resuscitarea cardio pulmonara |
|
Incurajarea pacietului sa pastreze o legatura parmanenta cu medicul sau |
|
Incurajarea pacientului sa frecventeze grupuri speciele de suport psihologic ce faciliteaza o recuperare mai usoara post infarct (nu sunt disponibile in Romania) |
Tabelul. 17 .Principalele elemente ale discutiei dintre cardiolog si pacient inainte de externare
24.Monitorizare pe termen lung
Pacientul cu infarct , fiind supus unor evaluari succesive pe durata spitalizarii, este incadrat in diverse clase de risc ,in functie de care se va orienta si monitorizarea pe termen lung a acestuia.Se poate vorbi de trei clase de risc: risc crescut de evolutie severa, risc mediu si risc scazut.
|
RISC CRESCUT |
RISC MEDIU |
RISC SCAZUT |
|
Angina precoce postinfarct,de repaus sau la eforturi minime IC persistenta cu functie cardiaca afectata Aritmii ventriculare recurente Varsta avansata Infarct in antecedente sau istoric lung de BCI Factori de risc multiplii |
Episoade de IC tranzitorie Infarct miocardic in antecedente Factori de risc multiplii |
<55 ani Fara alt infarct in antecedente Fara complpicatii postinfarct |
Tabel.18.Principalale clase de risc la externare, cu impact asupra moniitorizarii pe termen lung. Adaptat dupa " Infarctul miocardic-diagnostic,tratament ,recuperare ", M.Cinteza, M. Vintila, D.Vinereanu, Ed. Infomedica,1998
Cei cu risc crescut sunt prima data reevaluati la 4-6 saptamani de la externare, in conditii de spitalizare, urmarindu-se gradul afectariiventriculului stang si riscul ischemic.Rezultatele vor influenta abordarea terapeutica ulterioara, indicatia de coronarografie sau interventie.Se recomanda apoi verificari la intervale de 1-3 luni in ambulator ,dar de catre acelas medic cardiolog.
Pacientii cu risc mediu se reevalueaza la 3-8 saptamani de la exernare in conditii de spitalizare si ulterior la fiecare 3 luni in primul an , la sfarsitul acestuia reconsiderandu-se incardrarea in clasa de risc respectiva.
Bolnavii cu risc scazut se reevaluaeaza la 3 luni in primul an, ulterior anual sau cand pacientul prezinta simptome.Urmarirea poate fie efectuata de catre medicul de familie, dar care trebuie sa colaboreze cu medicul cardiolog ori de cate ori este nevoie.
25.Preventie secundara
Element esential al unui rezultat optim post infarct, preventia secundara ramane din pacate in Romania inca subutilizata , in ciuda dovezilor eficacitatii sale.Ea cuprinde o serie de strategii adaptative ale stilului de viata ,alaturi de terapia medicamentoasa.Putem vorbi astfel despre: exercitii fizice periodice , oprirea fumatului , controlul greutatii , reducerea stresului , consiliere psihologica si administrarea de ASA , IECA , β blocante , statine.
Instruirea pacientului inainte de externare ar trebui sa urmareasca pregatirea acestuia in ceeace priveste mijloacele de preventie secundara , efectele acestora si importanta compliantei.In acest proces este recomandata implicare afamiliei pacientului care trebuie sa cunoasca pe viitor proceduri de resuscitare cardio-pulmonara.
Controlul profilului lipidic se bazeaza pe dieta saraca in grasimi saturate si colesterol (mai putin de 7% din totalul aportului caloric pentru grasimi saturate si mai putin de 200 mg pentru colesterol) si bogata in fructe , legume fibre solubile , acizi grasi ω3 si graminee.Trebuie realizat un echilibru intre aportul caloric si consumul energetic pentru mentinerea unei greutati optime.Este recomandata efectuarea lunara a profilului lipidic si compararea lui cu cele anterioare.In cazul unui LDL-colesterol ≥100mg/dl , terapia medicamentasa este avuta in vedere, de preferat pe baza de statine.Pacientii cu LDL-colesterol <100mg/dl sau cu valoare necunoscuta ar trebui de asdemenea sa primeasca statine.Pcaientii cu HDL <40 mg/dl trebuie sa incerce pe baza dietei si a modificarii stiului de viata sa atinga nivelul optim.Tot in cazul lor se poate apela la niacina sau fibrati.Aceestea se folosesc si in cazul celor cu TG>500mg/dl.
Controlul greutatii implica determinari seriate ale acesteia precum si calcularea unor indecsuri care sa permita o apreciere obiectiva a situatiei.BMI ar trebui sa varieze intre 18,5 si 24,9 kg/m2 si circumferinta taliei ar trebui sa fie sub 40 inchi (100cm) pentru barbati si 35 inchi (88cm) pentru femei.Valori mai mari necesita o strategie de control bazata pe dieta si exercitiu fizic.
Un alt aspect important al preventiei secundare este oprirea fumatului acolo unde este nevoie.In realizarea aceste sarcini destul de dificile este necesara implicarea pacientului,a medicului cardiolog si a familiei pacientului.
Controlul tensiunii arteriale implica atingerea unor valori de maxim 120/80 mm Hg. Terapia medicamentoasa se initiaza in cazul unor valori >140/90 si 130/80 mmHg in cazul diabeticilor. Oricum masurile se impun de la valori peste 120/890 mmHg si implica: modificarea stiluli de viata, modificari dietare si restrictie hiposodataexercitii fizice si controlul greutatii.Sunt contraindicate in controlul hipertensiunii blocantele canalelor de calciu. JNC-7 recomanda utilizarea blocantelor , IECA si antagonistilor de aldosteron in cadrul controlului farmacologic ,iar in cazul necesitatii unui al treilea medicament, diureticele tiazidice par cele mai potrivite(ALLHAT).
In cazul diabetului zaharat , tinta este o HbA1c<7%, cu atat mai mult cu cat s-a demonstrat ca un control riguros al glicemiei imbunatateste supravietuirea la 1 an.Se impune o mentiune in cazul tiazolidindionelor care se contraindica in monoterapie sau asociate in cazul pacientilor cu IC NYHA III sau IV.
Preventia secundara axata pe terapie medicamentoasa implica utilizarea compusi antiplachetari , blocante , IECA , hipolipemiante si derivate warfarinice .
Dupa cum am mai mentionat administrarea a 75-165 mg p.o. acid acetil salicilic sau in caz de alergie clopidogrel 75 mg p.o. se impune la toti pacientii cu infarct.O mare atentie trebuie acordata administrarii altor AINS concomitent cu administrarea acidului acetil salicilic ,mai precis ibuprofen, care poate inhiba efectele primei.
Toti pacientii ,exceptandu-i pe cei cu risc scazut (functia ventriculului stang este normala sau aproape normala, reperfuzie eficienta , fara aritmii ventriculare) sau cu contraindicatii absolute ar trebui sa primeasca beta blocante(clsI) .Prescrierea lor la pacientii cu risc scazut este rezonabila(clsIIa). Prevetia secundara are efecte maxime la pacientii cu infarct anterior intins, functie ventriculara scazuta , aritmii ventriculare , fara reperfuzie.S-a demonstrat de asemenea ca administrarea e termen lung este eficienta la cei revascularizati, indiferent de metoda utilizata. S-au obtinut rezultate favorabile in cadrul unor trialuri ce au comparat metoprololul ,carvedilolul,timololul,acebutololul cu placebo,insa nu s-a demonstrat nici un beneficiu in cazul alprenololului,atenololului,oxprenololului,sau xamoterolului. Administrarea pe termen lung este mai eficienta daca au fost administrate :aspirina ,fibrinolitice,IECA (studiul CAPRICORN demonstreaza reducerea mortalitatii la un grup de pacienti cu disfunctie a ventriculului stang ,carora li s-a administrat carvedilol si IECA).
Tot mai frecvent se ridica problema daca beta blocantele nu trebuie administrate la pacientii cu contraindicatii. Se pare ca beneficiile depasesc riscurile cel putin in cazul contraindicatiilor relative, dar efectandu-se o monitorizare atenta si un eventual test initial la esmolol.
Durata administrarii este estimata la 2-3 ani, dar nu exista date concludente care sa sustina aceasta atitudine.Indiferent insa de durata administrarii acestea nu trebuie intrerupte brusc ,datorita riscului de exacerbare a fenomenelor anginoase
Se recomanda administrarea pe termen lung a IECA la toti pacientii fara contraindicatii.In cazul absentei unei disfunctii renale , hiperkaliemiei la pacienti ce deja primesc IECA si au insuficienta cardiaca sau FEVS ≤ 40% se impune blocada aldosteronului pe termen lung.BRAT se prescriu in cazul intolerantei la IECA si prezentei concomitente a semnelor clinice sau radiologice de insuficienta cardiaca.Asocierea IECA si BRAT nu s-a dovedit a oferi beneficii suplimentare.
Preparate cumarinice care inactiveaza vit. K la nivelul microzomilor hepatici,interferand cu formarea factorilor II,VII,IX,X,ai coagularii si ca proteinelor C si S.
Preparate:sunt utilizate acenocumarolul si warfarina.
Efecte biologice:actioneaza asupra epoxid reductazei si a quinon reductazei,scazand producerea vit.K cu limitarea gama carboxilarii.
Efecte clinice:studiile au demonstrat eficienta administrarii lor pacientilor cu indicatie de anticoagulare singure sau in asociere cu acid acetil salicilic si/sau clopidogrel in ceea ce priveste accidentele embolice, reocluzia , reinfarctizarea, necesitatea revascularizarii si deces(WARIS, APRICOT, ASPECT).Este mai putin sigura si cost efecienta ca acidul acetil salicilic dar mai costeficienta decat o terapie standard fara acid acetil salicilic
Administrare:oral, cu monitorizarea stricta a INR si suprapunere cel putin pentru 4-5 zile a administrarii de compusi heparinici ,acestia intrerupand-se cand INR a atins valorile dorite doua zile consecutiv.De obicei se incepe cu 4mg/kg dupa care se ajusteaza in functie de INR.
Metabolizare:are un t1/2 de 36 -48 ore si legare maxima de proteinele plasmatice .Se metabolizeaza la nivel hepatic si este eliminata gastro-intestinal si renal.
Recomandari in STEMI :Este recomandata la pacientii cu alergie la aspirina si indicatie de anticoagulare care au stent (INR=2,5-3,5), la cei fara stent(INR=2-3), ca alternativa la clopidogrel sau asociat cu el.Poate fi utilizata in cazul fibrilatiei atriale persistente sau paroxistice, la cei cu tromb mural al ventriculululi stang pentru minim 3 luni, la cei cu indicatie de anticoagulare fara stent in asociatie cu aspirina sau singura .Pacientii sub 75 de ani fara indicatie specifica de anticoagulare pot primi cu mentinerea INR la 2,5-3,5.In cazul disfunctiei ventriculului stang sau tulburarilor de cinetica parietala intinse poate fi utila warfarina.
Reactii adverse :hemoragii ,in special in prima luna de tratament (antidotul este vit.K oral sau s.s.2,5-5mg ia in formele foarte severe plasma proaspta , sange proaspat sau concentrat de factori ai coagularii) ,teratogeneza in trimestrul 1 de sarcina si sangerari fetale in trimestrul 3, rar necroza cutanata.
Contraindicatii :sarcina , anevrism disecant de aorta , tulburari active de coagulare cunoscute, discrazii sanguine, anevrism cerebral , HTA severa , traumatisme recente in special cerebrale , leziuni active ale tractului gastrointestinal , disfunctie severa hepatica.
Hormonoterapia se adreseaza femeilor postmenopauza ce au suferit un infarct. Inainte de orice atituduine o analiza a avantajlor si riscurilor asociate acestei medicatii ar trebui efectuata.In principiu se contraindica acesti compusi (HERS,HERS II) deoarece nu se observa nici un beneficiu, mai mult determina efecte secundare ce ar putea influenta recuperarea post infarct.Aceeasi atitudine se impune si in cazul administrarii antioxidantilor, vitamina E , caroten sau vitamina C.
CAPITOLUL III
1.Tratamentul formelor particulare de STEMI
Intre formele particulare deinfarct cu supradeniveare de ST se numara infarctul de ventricoul drept ,infarctul cu coronare permeabile , infarctul datorat PCI , chirurgiei cardiovasculare si embolizarii septului in cardiomiopatia hipoertrofica..Terapia in aceste caz prezinta o serie de diferente.
Infarctul de ventricul drept :daca se acociaza cu puls venos crescut si hipotensiune ,nu se scade presarcina.Daca e vorba si de un infarct inferior al ventricul stang se administreaza fluide , chiar peste un litru in primele ore.In absenta unui raspuns favorabil , se efectueaza ECO de urgenta , se monteaza un cateter in artera pulmonara si se monitorizeaza debitul cardiac.Dobutamina poate fi utila in cazul celor ce nu raspund la incarcarea cu fluide,crescand indexul cardiac si fractia de ejectie a ventriculului drept.In cazul existentei socului se are in vedere montare unui balon de contrapulsatie intraortic si pulmonar si chiar pericardiotomia la formele refractare la orice incercare.
Terapia de reperfuzie este si aici de prima intentie ,dar inainte de orice trebuie crescuta tensiunea arteriala pentru ca aceasta sa aiba eficacitate.Pentru ca disritmiile sunt frecvente ,se poate avea in vedere un pace maker bicameral sau atrioventricular secvential
In cazul infarctului cu coronare permeabile, in urgenta se iau aceleasi masuri ca pentru un infarct clasic :O2 , analgezie , aspirina ,nitroglicerina (aceasta elimina vasospasmul coronarian).In primele 6 ore se administreaza β blocante i .v. care se continua oral pe termen lung.In cazul spasmului coronaran blocantele canalelor de calciu (diltiazem 120-140 mg/zi la 6 ore) sunt utile.In cazul unei maladii adiacente favorizante terapia trebuie axata si pe controlul acesteia.
1.2.Infarctul cu supradenivelare de ST la varstnici
In general managementul terapeutic al persoanelor peste 75 ani este impietat de o serie de dezavantaje, instalate o data cu inaintarea in varsta.Acestia ar putea fi caracterizati astfel: prezinta numeroase limitari functionale ,au deseori antecedente BCI,si insuficienta cardiaca ce precede infarctul,afectarea renala este frecventa sunt intr-o proportie mai mica fumatori ,si intr-una mai mare de sex feminin.In general STEMI paote fi paucisimptomatic,aceasta intarziind prezentarea la medic.Incidenta EPA este mai mare si de asemenea a simptomatologiei domonate de modificari neurologice.ECG este de ult mai multe ori nondiagnostic..Mortalitatea acestora este de trei ori mai mare decat acelor sub 65 de ani.
Tratamentul de reperfuzie intampina o serie de obstacole ,deseori evitandu-se efectuarea fibrinolizei (ACC/AHA o recomanda decat la pacienti sub 75 ani).Problema o reprezinta absenta uor studii care sa evidentieze eficacitatea peste aceasta varsta ,aceasta deoarece >60% din ele ii exclud din loturi in ciuda faptului ca ei reprezinta mai mult de 30 % din totalul pacientilor.Exista totusi o metaanaliza,Fibrinolytic Therapy Trialist care arata ca scaderea relativa a riscului de deces scade cu cresterea varstei.Riscurile acestor pacienti sunt legate de sangerari intense si de alte leziuni vasculare cu implicatii posibil letale(AVC hemoragic)
O alta problema legata de fibrinoliza se refera la tipul agentului ce ar putea fi folosit.GuSTO1 sugereaza ca tPA nu are beneficii semnificative comparativ cu streptokinaza.
PCI ar putea fi solutia de salvare intr-u cat PAMI si GUSTO 2B sugereaza ca varstnicii beneficiaza mai mult ,insa sangerarile la locul de abord si afectarea renala prin substanta de contrast sunt mai mari decat media.
In cazul aspirinei exista dovezi ale eficientei ei la persoanele peste 70 ani , insa in cazul clopidogrelului si al antagonistilor de receptori IIb/IIIa nu exista informatii concludente.β blocantele si IECA trebuie administrate cu ajustarea dozei in functie de varsta ,acordand o atentie sporita posibilelor reacti adverse.
Tratamentul in convalescenta si preventia secundara cuprind aceleasi clase ca pentru pacientii sub 75 ani , cu o subutilizare totusi a statinelor.S-a observat ca in cazul β blocantelor a crescut rata spitalizarii pentru insufuicienta cardiaca data de doze mai mari.Antidepresivele si terapia de substituie hormonala ocupa un loc important si de asemenea programul de reabilitare mai ales ca rezultatele nu sunt la fel de bune ca in cazul celor mai tineri.
1.3.Infarctul la pacientii cu afectare renala
Dupa cum am mentionat la stratificarea riscului pacientilor cu boala cardiovasculara, functia renala reprezinta un factor independent de predictie a mortalitatii, pacientii cu boala renala foarte severa avand cea mai mare mortalitate dupa infarct (Herzog et all,2000).O astfel de problema complexa intampina mari dificultati in ceea ce priveste terapia , in mare masura datorate intricarii evenimentelor biologice si fiziopatologice care se produc.Spre exemplificare ,exista mecanisme fiziopatologice ce accelereaza ateroscleroza, tromboza, insuficienta cardiaca, complicatiile mecanice, aritmiile si decesul.Apare o oxidare mai intensa a LDL , o scadere marcata a HDL, o crestere a TG si Lpa la care se adauga o frecventa mai mare a hipertrofiei ventriculului stang cu disfunctie diastolica si risc crescut de soc cardiogen.
Bolile renale se asociaza frecvent cu alte afectiuni care au impact si asupra desfasurarii tratamentului, foarte frecvent acesti pacienti refuzand chiar ei necesitatea terapiei din varii motive.Mai mult aceasta terapie prezinta un grad de toxicitate suplimentar si se loveste de mai multe contraindicatii decat in mod normal.Riscul sangerarilor creste la administrarea aspirinei,heparinei nefractionate sau cu molecula mica,fibrinoliticelor ,inhibitorilor receptori Gp IIb/IIIa si nefropatia la substanta de contrast e atat de severa incat poate necesita dializa sau poate determina decesul.
Din aceste motive tratamentul se axeaza pe medicamente cu metabolizare hepatica sau care au doze ajustate in functie de clearanceul creatininei. Astfel aspirina nu se ajusteaza, clopidogreleulnu se ajusteaza ,in cazul heparinei nefractionate nu exista studii ,heparina cu greutate moleculara mica la Cl<30 ml/min se scade cu 30%,in cazul abciximabului nu exista prevederi clare, eptifibatidul nu se administreaza la Cl=30 ml/min, iar la Cl intre 30-60 ml/min se administreaza i.v.bolus 130mcg/kg,urmat de 0,5mcg/kg/min i.v.,
|
ASA(>160 g) |
Tabel. 21
Managment terapeutic al pacientilor
cu afectare renala si eficacitate diverselor clase de
medicamente (++++: eficienta
dovedita, +++: exista date in favoarea terapiei, ++: oarecum
eficiente, +: risc mai mare decat beneficiu, -: nu este recomandat). Adaptat dupa E braunwald, |
||
|
Clopidogrel(300mg apoi 750 mg/zi) |
+++/++++(stentare) |
||
|
βblocant: tenolol, propranolol, carvedilol, timolol (i.v.p.o cu metabolizare hepatica) | |||
|
UFH (i.v. in fct de greutate) |
+++(cu tromboliza) |
||
|
(-) IIb/IIIa | |||
|
Abciximab |
+(cu PCI) |
||
|
LMWH | |||
|
Fibrinoliza | |||
|
PCI (precoce) | |||
|
IECA(FEVS<40%,IC) |
1.4.Infarctul si diabetul zaharat
Diabetul reprezinta un factor de risc major pentru ateroscleroza si implicit pentru boala cardiaca ischemica si in acest context tot ceea ce a fost prezentat anterior se aplica si acestei categorii de pacienti.Exista insa cateva mentiuni speciale ,pentru ca pornind de la prezentarea clinica frecvent atipica (nedureroasa) care poate intarzia prezentarea la medic si pana la tratamentul si evolutia post infarct.
Prognosticul pe termen scurt este umbrit de capaciatea de adaptare /compensare scazuta datorata unor modificari de metabolism, transport al glucozei, disfuncii de reglare a fluxului miocardic.Si pe termen lung evolutia este nefavorbila comparativ cu nondiabeticii.
Tratamentul impune in primul rand controlul glicemiei ,cu mentiunea ca insulina este recomandata .O serie de studii au evidentiat o asociere a utilizarii sulfonilureicelor, tiazolidindionelor si meforminului cu evenimente nefavorabile la cei cuinfarct :mortalitate mai mare, progresie mai frecventa spre insuficienta cardiaca.Administrarea antiplachetarelor aduce in cazul diabeticului un beneficiu suplimentar, deoarece agregabilitatea e crescuta suplimentar.E necesara atat preventia primara cu aspirina cat si cea secundara .In anumite studii beneficiul diabeticilor s-a dovedit a fi mai mare decat al nondiabeticilor in cazul tienopiridinelor si inhibitorilor de GpIIb/IIIa.Oarecum controversata este utilizarea β blocantelor ,datorita proprietatii lor de a masca manifestarile de hipoglicemie ,de a inhiba eliberarea insulinei, de a modifica profilul lipidic.Se poate spune cu certitudine ca beneficiile depasesc cu mult aceste dezavantaje, probabil si printr-un mecanism suplimentar de refacere a dezechilibrului simpatico-parasimpaic din diabet. Aceste medicamentre sunt subutilizate ,aceasta problema putand fi oarecum rezolvata prin recomandarea folosirii formelor mai cardioselective.IECA sunt cert eficiente in cazul diabeticuluicu efecte la 5 ani mai mari decat la nondiabetici.Influenteaza remodelarea , recurentele, dezechilibrul vegetativ, functia endotelial, scad rezistenta la insulina.PCI se asociaza insa cu un risc perioperator si la 30 de zile mai mare, necesitatea reinerventiei sau decesul fiind mai frecvente.S-a observat de asenmenea ca eficienta CABG este mai mica decat la nondiabetici ,d ar mai mare decat in cazul PCI (prognosticul pe termen lung mai mult mai bun, BARI, ARTS)
|
Politica de confidentialitate |
| Copyright ©
2024 - Toate drepturile rezervate. Toate documentele au caracter informativ cu scop educational. |
Personaje din literatura |
| Baltagul caracterizarea personajelor |
| Caracterizare Alexandru Lapusneanul |
| Caracterizarea lui Gavilescu |
| Caracterizarea personajelor negative din basmul |
Tehnica si mecanica |
| Cuplaje - definitii. notatii. exemple. repere istorice. |
| Actionare macara |
| Reprezentarea si cotarea filetelor |
Geografie |
| Turismul pe terra |
| Vulcanii Și mediul |
| Padurile pe terra si industrializarea lemnului |
| Termeni si conditii |
| Contact |
| Creeaza si tu |