1.1 Notiuni de anatomie si fiziologie
Tensiunea (presiunea) intraoculara reprezinta presiunea exercitata de lichidele intraoculare asupra peretilor globului ocular. La adult peretele ocular (tunica sclero-corneana) nu este distensibil, fluxul umorii apoase fiind principalul determinant al presiunii.
Tensiunea intraoculara este rezultatul echilibrului dintre:
Rata de secretie a umorii apoase
Rata de eliminare a umorii apoase.
Secretia umorii apoase
 Corpul ciliar este divizat in doua
parti: anterioara, pars plicata si posterioara, pars
plana. Pars plicata este compusa din zeci de procese ciliare radiare cu
orientare spre camera posterioara. Fiecare proces contine o
arteriola centrala cu retea capilara bogata si
este tapetat de epiteliu dublu stratificat, pigmentat si nepigmentat
Corpul ciliar este divizat in doua
parti: anterioara, pars plicata si posterioara, pars
plana. Pars plicata este compusa din zeci de procese ciliare radiare cu
orientare spre camera posterioara. Fiecare proces contine o
arteriola centrala cu retea capilara bogata si
este tapetat de epiteliu dublu stratificat, pigmentat si nepigmentat
Umoarea apoasa se produce in camera posterioara la nivelul epiteliului nepigmentat al pars plicata in principal printr-un proces metabolic activ de secretie care este responsabil pentru circa 75% din cantitatea formata. Transportul activ este consumator de energie implicand ATP-aza NaK dependenta si activitatea anhidrazei carbonice (cu rol insuficient elucidat). 25% din umoarea apoasa este formata pasiv (ultrafiltrare si difuzie).
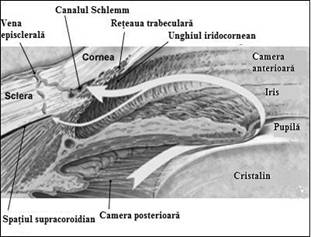
![]() Umoarea apoasa trece in camera anterioara prin orificiul
pupilar și este eliminata la nivelul unghiului irido-cornean (Fig 1).
Umoarea apoasa trece in camera anterioara prin orificiul
pupilar și este eliminata la nivelul unghiului irido-cornean (Fig 1).
Umoarea apoasa indeplineste urmatoarele functii:
Determina presiunea oculara;
Asigura un mediu optic transparent;
Furnizeaza oxigen si elemente nutritive pentru cristalin si cornee (structuri avasculare) si elimina produsii lor de metabolism.
Eliminarea umorii apoase
Umoarea apoasa urmeaza 2 cai de scurgere: trabeculara majoritara si uveosclerala.
1. Calea trabeculara - responsabila pentru eliminarea a 90% din umoarea apoasa.
Unghiul iridocornean este situat in periferia camerei anterioare delimitat de radacina irisului, posterior si endoteliul cornean, anterior. Sistemul de drenaj este situat la nivelul unghiului si este format din tesutul trabecular si canalul Schlemm. Histologic aceste structuri apartin limbului sclerocornean (care denumeste jonctiunea dintre cornee si sclera).
Tesutul trabecular. Tapeteaza unghiul camerian. Prin suprapunerea unor lamele de țesut cu orificii al caror diametru scade spre exterior se formeaza o rețea trabeculara asemanatoare unei site. Orificiile a doua lamele succesive nu sunt aliniate. Rezulta un sistem de canale tortuoase situate intre camera anterioara si canalul Schlemm.
Canalul Schlemm. Umoarea apoasa trece prin rețeaua trabeculara și ajunge in canalul Schlemm. Acesta este un vas circumferential situat intralimbic. Din peretele extern al canalului ies un numar de 20-30 vase eferente - canale colectoare. Acestea se varsa in venele din plexul venos episcleral, unele direct, altele indirect prin formarea plexului intrascleral profund.
2. Calea uveosclerala - elimina restul de 10% din umoarea apoasa. Umoarea apoasa are acces la stroma iriana si ciliara si este drenata de circulatia proprie a acestor structuri. Aceasta cale poate fi activata preferential de preparate topice utilizate in tratamentul glaucomului (analogi de prostaglandine).
1.2 Valoarea normala a tensiunii intraoculare
Valorile normale ale tensiunii intraoculare sunt situate intre 10 si 21 mmHg, cu o medie de 16 mmHg. Copiii au TIO mai redusa, varstnicii mai crescuta. Tensiunea intraoculara nu este constanta, prezinta variatii pe parcursul unei zile. In general valoarea cea mai ridicata este dimineata (intre ora 8-12), dupa care scade spre seara. Amplitudinea variatiei diurne este cuprinsa intre 3-5 mmHg la majoritatea persoanelor sanatoase. Fluctuatiile sunt mai ample la pacientii glaucomatosi. O singura inregistrare a tensiunii intraoculare poate fi asadar inselatoare nefiind obligatoriu valoarea maxima din acea zi.
1.3 Modificarile patologice ale tensiunii intraoculare
Cresterea tensiunii intraoculare peste 22 mmHg sau oscilatii zilnice mai mari de 5 mmHg constituie sindromul de hipertensiune oculara iar scaderea ei sub 10 mmHg sindromul de hipotensiune oculara. Presiunea intraoculara crește atunci cand exista blocaje ale scurgerii umorii apoase, cum se intampla in glaucom sau atunci cand exista hipersecreție de umoare apoasa, mult mai rar.
Hipotonia oculara persistenta produsa prin hiposecretia umorii apoase sau exagerarea scurgerii sale, prin tulburarile de nutritie oculara pe care le cauzeaza conduce la atrofia globului ocular. Frecvent este consecinta unor plagi oculare perforante, nesuturate sau cu suturi neetanse; dezlipire de retina cu ruptura retiniana (lichidul intraocular va avea acces subretinian); inflamatii oculare cu blocarea secretorie a corpului ciliar (iridociclite - in acest caz pot exista si hipertonii oculare daca blocarea scurgerii trabeculare prin inflamatie sau resturi celulare este mai importanta decat scaderea secretiei ciliare) .
1.4 Metode de masurare a tensiunii intraoculare
Tensiunea intraoculara poate fi aproximata prin palparea digitala a globului ocular sau se masoara cu aparate numite tonometre si se exprima in mmHg.
A.Palparea digitala
Este examenul care permite aprecierea aproximativa a tensiunii globului ocular. Pacientul priveste in jos, examinatorul sprijina degetele 3-4 ale ambelor maini pe fruntea pacientului iar cu ajutorul celor doua indexe aplica transpalpebral presiuni alternative asupra globului ocular. Presiunea intraoculara este apreciata in functie de fluctuenta perceputa. Metoda palpatorie nu este precisa, furnizeaza insa rapid si fara instrumentar informatii asupra starii presionale a ochiului.
Este o metoda utila in practica oftalmologica reusind singura confirmarea sau respingerea diagnosticului de atac de glaucom. Pentru medicul nespecialist impresia de glob tare (pietros) la palparea digitala a ochiului rosu dureros permite excluderea unei conjunctivite banale si urgentarea trimiterii pacientului catre un centru oftalmologic cu suspiciune de atac de glaucom. De asemenea este aplicabila in conditii in care metodele instrumentale sunt contraindicate - plagi oculare perforante, infectii ale suprafetei ochiului (conjunctivite).
B. Metode tonometrice
Exista doua metode: tonometria prin indentație și tonometria prin aplanație. In ambele cazuri este vorba despre instrumente care se aplica pe centrul corneei.
Tonometrie prin indentatie.
Masoara depresiunea corneana rezultata prin aplicarea pe suprafata ei a unui tonometru cu o greutate cunoscuta. Cel mai utilizat tonometru de acest tip este cel creat de Schiotz in anul 1905 (Fig. 15.1). Este alcatuit dintr-un cilindru vertical (gol pe dinauntru) mai lat la extremitatea sa distala pentru a forma un picior cu concavitatea inferioara care se sprijina pe cornee. Prin axul cilindrului se introduce o tija metalica de greutate cunoscuta. Tija culiseaza liber in cilindru, extremitatea inferioara realizand indentatia corneei in aria centrala. Extremitatea superioara a tijei pune in miscare un indicator in fata unei scale gradate prin intermediul unui sistem de parghii. Indentatia corneana produsa este apreciata in unitati de scala - intre 0 (TIO maxima) si 20 diviziuni (TIO minima). Cu ajutorul unui tabel unitatile de scala sunt transformate in mmHg. De exemplu valoarea de 5 unitati corespunde unei TIO de 17,3 mmHg. Desi valorile sunt furnizate cu zecimala instrumentul nu este atat de exact.
Determinarea TIO se realizeaza cu pacientul in decubit dorsal sub anestezie locala cu instilatii Xilina 2%. Instrumentul trebuie asezat perpendicular pe centrul corneei. In acest sens pacientul va fi instruit sa priveasca spre un reper, propriul deget ridicat in fata. Manevrele trebuie executate cu blandete fara a exercita presiune suplimentara asupra globului (Fig.15.2).
Tonometrie prin aplanatie.
Este cea mai exacta metoda de determinare a TIO.
Masoara forta necesara pentru a aplatiza o anumita suprafata corneeana (o arie centrala cu diametrul de aproximativ 3,06 mm). Cel mai utilizat tonometru de acest tip este aplanotonometrul Goldmann (Fig.15.3). Aparatul este atasat la biomicroscop. Este alcatuit din dispozitivul de aplanatie si balanta de torsiune. Forta de apasare se modifica printr-un buton lateral cu un tambur gradat si este transmisa prin bratul mobil la dispozitivul de aplanatie - un trunchi de con din plastic transparent continand un dispozitiv prismatic care dedubleaza si deplaseaza imaginea ariei aplanate. Prismele au bazele opuse astfel ca jumatatile superioare si inferioare ale imaginii sa fie deplasate in directii opuse. Imaginea prezinta doua jumatati de cerc decalate, care trebuie aduse in contact (Fig.15.4).
Se practica anestezie locala cu Xilina 2% si se instileaza in sacul conjunctival o picatura de fluoresceina sodica 2%. Pacientul este asezat la biomicroscop. Se pune in contact prisma cu suprafata corneeana si se priveste prin ocularul biomicroscopului avand fanta deschisa la maximum si introdus filtrul albastru. Se constata prezenta a doua semicercuri galbene (culoarea fluoresceinei in lumina albastra) care corespund suprafetei aplanate. Se creste progresiv presiunea pe cornee pana cand semicercurile ajung in contact prin partea lor interna, moment in care presiunea aplicata pe cornee a devenit egala cu cea intraoculara (Fig.15.5). Se citeste pe tambur presiunea exercitata in grame si inmultind cifra cu 10 obtinem presiunea oculara in mmHg.
Exista si variante portabile de tonometre cu aplanatie, cel mai folosit fiind aplanotonometrul Perkins (Fig.15.6).
Tonometria noncontact. Tonometrul 'Air-puff' se bazeaza pe principiul aplanatiei care este insa obtinuta printr-un jet de aer directionat pe cornee. Timpul necesar pentru a realiza aplatizarea corneei este direct proportional cu TIO. Este usor de efectuat, nu necesita anestezie. Masuratoarea este insa inexacta, in general valorile furnizate fiind mai mari ca la metoda Goldmann.
1.5 Examinarea pacientului cu glaucom
Investigatia glaucomului nu se opreste la determinarea valorii TIO. In suspiciunile de glaucom si in numeroase alte afectiuni se mai practica: oftalmoscopia, explorarea campului vizual, gonioscopia.
A. Oftalmoscopia
Permite examinarea fundului de ochi cu urmarirea papilei (capul nervului optic), a vaselor retiniene (artera si vena centrala a retinei cu cate un ram in fiecare cadran) si a maculei.
Tehnic se realizeaza cu ajutorul oftalmoscopului portabil sau prin biomicroscopia fundului de ochi - cu lentila de 90 dioptrii la biomicroscop. Aceasta ultima metoda este mai valoroasa permitand o examinare tridimensionala si panoramica.
In cazul particular al glaucomului se urmareste in special papila nervului optic. Excavatia fiziologica este o mica depresiune galbuie in centrul papilei roz, semnificand absenta fibrelor optice (axonii celulelor ganglionare) la acest nivel. Raportul cupa supra disc (C/D) exprima diametrul excavatiei comparativ cu diametrul papilei. Valori peste 0,3 sunt patologice fiind o consecinta a pierderii de fibre optice.
Explorarea papilei se poate face in prezent prin tehnici complexe: angiofluorografia retiniana, stereofotografia, tomografia in coerenta optica sau cu scanare laser.
B. Explorarea campului vizual
Este cea mai importanta evaluare functionala in glaucom. Modificarile de camp vizual permit stabilirea prezentei bolii iar urmarite in timp sunt importante pentru evolutie si stabilirea eficientei terapeutice.
In prezent perimetria statica computerizata este cea mai utila metoda de explorare a campului vizual (Fig.15.7). Perimetrele moderne furnizeaza indicatori ai atentiei bolnavului in timpul examinarii si sunt dotate cu un soft care realizeaza analiza statistica a modificarilor campului sau comparatii cu normalul varstei (Fig.15.8).
C. Gonioscopia
Permite examinarea unghiului iridocornean. Se utilizeaza o lentila speciala cu una sau mai multe oglinzi inclinate, care se plaseaza pe cornee - lentila Goldman (Fig.15.9). Imaginea unghiului se urmareste in oglinda.
Unghiul se prezinta ca o succesiune de benzi albe si pigmentate situate intre cornee și iris (Fig.15.10).
In functie de elementele din unghi identificate se stabileste gradul de deschidere a unghiului - intre gradul 4 (cel mai deschis, cu cele 4 linii vizibile) si gradul 1 (cel mai ingust). Daca nu se observa nici un element unghiul este inchis (gradul 0). Gonioscopia este astfel esentiala pentru diferentierea intre glaucomul cu unghi deschis si glaucomul cu unghi inchis.
Pe langa gradul de deschidere se mai pot identifica diferite elemente patologice in unghi - malformatii congenitale in glaucomul congenital, neovase, corpi straini, modificari posttraumatice, cicatrici, depuneri de pigment.
|
Politica de confidentialitate |
| Copyright ©
2024 - Toate drepturile rezervate. Toate documentele au caracter informativ cu scop educational. |
Personaje din literatura |
| Baltagul caracterizarea personajelor |
| Caracterizare Alexandru Lapusneanul |
| Caracterizarea lui Gavilescu |
| Caracterizarea personajelor negative din basmul |
Tehnica si mecanica |
| Cuplaje - definitii. notatii. exemple. repere istorice. |
| Actionare macara |
| Reprezentarea si cotarea filetelor |
Geografie |
| Turismul pe terra |
| Vulcanii Și mediul |
| Padurile pe terra si industrializarea lemnului |
| Termeni si conditii |
| Contact |
| Creeaza si tu |