
SECURITATE SI SANATATE IN MUNCA
1.1. STAREA DE SANATATE
Sanatatea publica reprezinta ansamblul cunostintelor, deprinderilor si atitudinilor, orientat spre mentinerea si imbunatatirea sanatatii populatiei. Asupra sanatatii omului actioneaza diversi factori (fig.1.1.):
factori biologici: ereditatea;
factori ambientali: mediul fizic si social;
factori comportamentali: atitudini, obiceiuri.
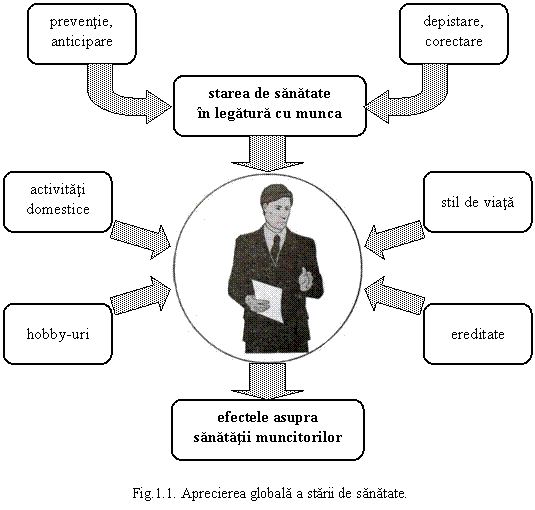
Dintre factorii ambientali, factorii de risc ai mediului de munca au o importanta deosebita deoarece actioneaza direct asupra sanatatii salariatului - prin agresivitatea lor - si, indirect, asupra urmasilor sai - prin efectele transmise. Pentru activitatea de profilaxie, cunoasterea factorilor de risc ai mediului de munca este deosebit de importanta, deoarece, prin stabilirea masurilor adecvate de prevenire tehnica, organizatorica sau medicala, se reduce influenta lor negativa asupra sanatatii salariatilor.
Profilaxia (prevenirea) reprezinta totalitatea masurilor luate de salariati, conducatorii locurilor de munca, serviciul medical de intreprindere pentru promovarea sanatatii in munca, reducerea riscului de imbolnavire si diminuarea consecintelor acestuia (incapacitate de munca, invaliditate, deces prematur).
1.2. MONITORIZAREA STARII DE SANATATE
Supravegherea sanatatii lucratorilor reprezinta totalitatea serviciilor medicale care asigura prevenirea, depistarea, dispensarizarea bolilor profesionale si a bolilor legate de profesie, precum si mentinerea sanatatii si a capacitatii in munca a lucratorilor. Supravegherea sanatatii lucratorilor este asigurata de catre medicii specialisti de medicina muncii.
Monitorizarea starii de sanatate are urmatoarele obiective:
protectia si promovarea sanatatii muncitorilor prin prevenirea si controlul bolilor profesionale si al accidentelor de munca si prin eliminarea factorilor de munca si conditiilor periculoase pentru sanatate si securitate in munca;
dezvoltarea si promovarea muncii sanatoase si sigure, mediului de munca si organizatiilor de munca;
realizarea unei bune stari fizice, mentale si sociale a lucratorilor, ca suport pentru dezvoltarea si mentinerea capacitatii lor de munca, precum si pentru dezvoltarea lor profesionala si sociala.
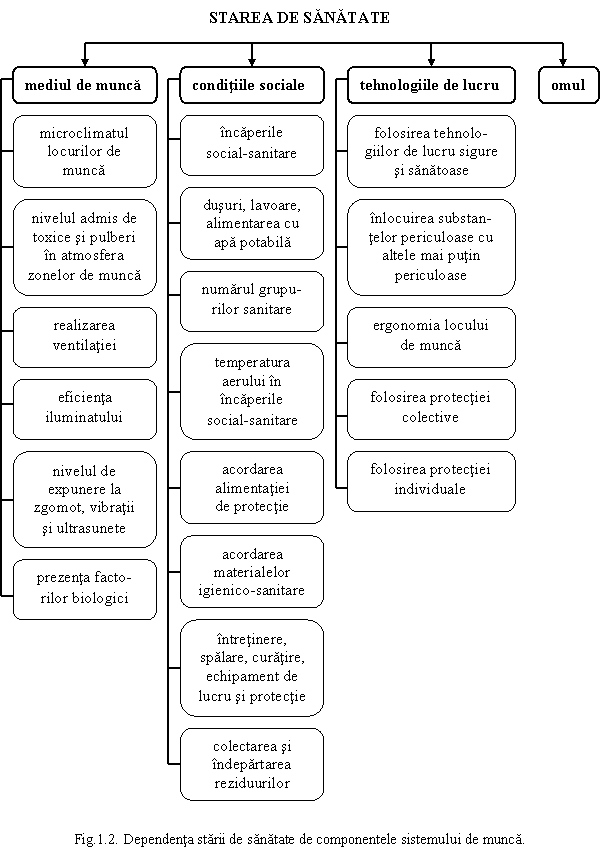
Pentru a realiza monitorizarea starii de sanatate a salariatilor, se impune - din punct de vedere al riscului asupra omului - analiza componentelor sistemului de munca: executantul (omul), sarcina de munca, tehnologiile de lucru si mediul de munca, luate separat, dar si in interdependenta dintre ele (fig.1.2.).
Tehnologiile de lucru presupun mijloacele tehnice si metodele de lucru cu care se realizeaza scopul propus - productia. Imbunatatirea tehnologiilor de lucru astfel incat sa conduca la evitarea riscurilor de accidentare sau imbolnavire a salariatilor necesita analize inca din faza de proiectare si eforturi financiare mari.
Mediul de munca reprezinta totalitatea conditiilor fizice, chimice, biologice si psihosociale in care executantul isi desfasoara activitatea.
Mediul fizic ambiant cuprinde factorii fizici (microclimat, iluminat, zgomot, vibratii, radiatii etc.), precum si prezenta in mediul de munca a unor poluanti de tipul pulberilor si al substantelor chimice cu actiune nociva asupra organismului uman.
Mediul social cuprinde ambianta sociala (conditiile sociale), relatiile de grup, motivatia muncii etc.
Conditiile sociale sunt elemente importante care intretin o ambianta sanatoasa a locului de munca, promoveaza sanatatea salariatului si asigura confortul acestuia la locul de munca. Conditiile sociale se refera la incaperile social-sanitare, grupurile sanitare, materialele igienico-sanitare si de prim ajutor, echipamentele de lucru si de protectie individuala, precum si alimentatia de protectie.
Executantul reprezinta salariatul implicat in realizarea sarcinii de munca. Prin definitie, el poate fi victima potentiala a unui accident de munca sau boala profesionala in lipsa masurilor de prevenire/profilaxie la locul de munca.
Strategia in politica de sanatate si securitate in munca are urmatoarele principii cheie:
inlaturarea riscurilor (preventie primara);
tehnologii sigure;
optimizarea conditiilor de munca;
integrarea activitatii de productie cu cea de sanatate si siguranta in munca;
responsabilitatea, autoritatea si competenta guvernului in dezvoltarea si controlul conditiilor de munca;
responsabilitatea primara a angajatorului pentru sanatatea si siguranta la locul de munca;
constientizarea de catre angajat a interesului pentru propria sanatate si siguranta in munca;
cooperarea si colaborarea pe baze egale angajator/angajat;
dreptul de a participa la deciziile privind propria munca;
dreptul de a sti si principiul transparentei;
continua monitorizare si dezvoltarea securitatii si sanatatii in munca.
1.2.1. Concepte actuale privind securitatea muncii
Mult timp atitudinea generala asupra problemei securitatii muncii a pendulat intre o ignorare totala si o tratare excesiv de umanitarista. Incepand insa mai ales dupa cel de-al doilea razboi mondial, in cercetarile efectuate pentru imbunatatirea securitatii muncii s-au degajat progresiv doua orientari.
Prima pune accentul pe latura psihologica: lucratorii trebuie sensibilizati la ideea ca accidentul este evitabil, ca nu reprezinta o fatalitate. In aceasta directie, prevenirea accidentelor consta in principal in protejarea lucratorului si in evitarea tuturor comportamentelor potential periculoase.
Al doilea curent teoretic este de sorginte economica, pionierii lui fiind cercetatorii americani. Se pleaca de la ideea ca prevenirea accidentelor si imbolnavirilor profesionale, ca orice activitate consumatoare de resurse, trebuie tratata prin prisma eficientei sale.
La prima vedere nu pare moral sa se puna problema astfel. Orice societate care recunoaste ca omul este valoare si scop suprem va admite ca protejarea existentei acestuia este justificata si indreptateste un efort oricat de mare. Dar, la nivel macro si microsocial, decidentul dispune, in fiecare moment, de un volum limitat de resurse, pe care trebuie sa le aloce tuturor domeniilor dezvoltarii.
Se pune intrebarea cat trebuie sa se repartizeze activitatii de prevenire a accidentelor si bolilor profesionale? Ce criterii trebuie sa fundamenteze optiunile?
Sub raport axiologic raspunsul este, natural: "criteriul umanitar".
Este oare suficient? Poate el sa raspunda unor situatii frecvent intalnite, de genul: intre realizarea unui produs care ar duce la ameliorarea sanatatii sau la asigurarea conditiilor de viata pentru mii de persoane si un dispozitiv ce realizeaza protectia unui singur individ impotriva riscului de deces prin accidentare in munca, costul de productie al ambelor fiind identic, care sa fie ales? Intre un singur om - considerat ca fiind deosebit de valoros pentru societate - si o multime de indivizi care pot fi afectati de producerea unui accident de munca grav, catre cine sa fie orientate eforturile preventive, pentru protectia cui sa se acorde mai mult?
In extremis, respectarea numai a criteriului umanitar, care sa ia in considerare strict efectele sociale extraeconomice, ar insemna indreptarea tuturor eforturilor pentru realizarea unei singure activitati sau consumarea integrala a resurselor existente la un moment dat pentru pastrarea vietii unui singur individ. Practic, acest lucru este un nonsens. A atinge scopul cu pretul unor cheltuieli excesive nu este o strategie optima "normala", ci una "de salvare" in situatii limita.
In conditii obisnuite, decidentul - indiferent de nivel - are nevoie de un criteriu rational, obiectiv de ierarhizare a valorilor, care sa-i permita o repartizare a eforturilor corespunzatoare optimului social sau local.
Am vazut ce se intampla daca se absolutizeaza efectele extraeconomice.
Ele nu permit decat o comparare subiectiva a diverselor situatii intre ele, ceea ce nu poate conduce la o justificare si o orientare justa a eforturilor de prevenire. Este necesar un alt criteriu, respectiv cel economic, care sa permita decidentului, pe de o parte, sa stabileasca locul protectiei muncii printre celelalte activitati sociale, iar pe de alta parte, in cadrul ei, in ce directii majore trebuie alocate mai multe fonduri.
Exista si alte argumente pentru o astfel de alegere.
Activitatea de protectie a muncii este parte integranta a activitatii de productie, ca loc de desfasurare a evenimentelor, de aplicare a masurilor si de manifestare a unei parti a efectelor, deci este supusa legilor economice.
Respectarea criteriului eficientei economice implica in fapt compararea rezultatelor cu resursele, care nu se poate realiza decat daca acestea sunt cuantificate. Referitor la resurse, este evident ca ele sunt cuantificabile, fiind de natura concreta - materiala si financiara (cheltuielile cu protectia muncii) -, in timp ce numai o parte dintre efecte raspund unei astfel de conditii.
Rezulta implicit ca se poate discuta despre criteriul eficientei economice, dar ea nu va reflecta decat partial avantajele sociale ale realizarii securitatii muncii.
Adoptarea acestui unic criteriu drept baza de fundamentare a strategiei resurselor in domeniul protectiei muncii conduce la escamotarea pierderilor provocate de accidentele si bolile profesionale in plan social.
Mai mult, acestea din urma au si ele repercusiuni asupra veniturilor finale - de la individ pana la nivel de societate, care insa nu pot fi evidentiate si evaluate. Cu toate ca nu exista date certe cu privire la cuantumul lor, nu pot fi omise la fundamentarea deciziilor de alocare a resurselor pentru activitatea preventiva.
Considerand tot situatia extrema, daca vor predomina valorile materiale in fundamentarea optiunilor, toate eforturile societatii vor fi indreptate spre sectoarele productive. In acest caz, activitati cu finalitate "sociala" (protectia muncii, ocrotirea sanatatii, protectia mediului etc.) vor fi excluse de la buget, deoarece pentru ele nu exista aparent nici o justificare economica.
In consecinta, pe langa necesitatea aprecierii efectelor sociale ale realizarii securitatii si sanatatii in munca, de la sine inteleasa, deoarece ea nu poate fi utilizata singura in repartizarea eforturilor (ele fiind de alta natura, necuantificabila), apare rezonabila studierea aspectelor economice, in scopul punerii la dispozitia decidentului a unor date potrivite pentru orientarea optiunilor, precum si pentru alocarea resurselor.
Totusi, trebuie subliniat cat mai pregnant faptul ca eficienta economica, respectiv criteriul economic, nu poate constitui decat punctul de plecare, reperul sigur, dar nu suficient, de fundamentare si atribuire a resurselor pentru realizarea securitatii si sanatatii in munca.
1.2.2. Factori de decizie si de specialitate in activitatea de monitorizare
Factorii de decizie, specialistii si reprezentantii salariatilor sunt reuniti in comitete de securitate si sanatate in munca (C.S.S.M.). Acestea stabilesc politica agentului economic in domeniul securitatii si sanatatii in munca.
In fig.1.3 sunt ilustrate cateva dintre atributiile acestor factori de decizie si relatiile dintre ei. S-a considerat necesara detalierea, indeosebi, a atributiilor ce revin serviciului medical de intreprindere, care acopera un important areal al monitorizarii starii de sanatate a muncitorilor.
In principal, aceste atributii sunt:
1. Supravegheaza conditiile de munca. Elaboreaza proiectul programului de control al mediului de munca prin determinari de noxe efectuate in laboratoarele de toxicologie (aeraj-pulberi) pentru locurile de munca cu risc profesional. Colaboreaza cu specialistii in protectia muncii la evaluarea factorilor fizici, microclimat, zgomot, iluminat si efort fizic.
2. Monitorizeaza starea de sanatate a angajatilor prin:
examene medicale la angajarea in munca;
examen medical de adaptare;
control medical periodic;
examen medical la reluarea activitatii.
Impreuna cu serviciul personal stabileste salariatii programati pentru controalele medicale pe profesii si locuri de munca.
3. Elaboreaza programul de actiuni si masuri sanitare in unitate. Organizeaza acordarea asistentei medicale pentru imbolnaviri profesionale si a bolilor legate de profesie.
4. Asigura functionalitatea serviciilor de urgenta si a acordarii primului ajutor la locul de munca. Organizeaza punctele de prim ajutor si dotarea lor cu medicamente, materiale sanitare si aparatura medicala. Colaboreaza cu salvatorii minieri. Instruieste formatiunile voluntare pentru acordarea primului ajutor. Desfasoara actiuni de educatie sanitara.
5. Organizeaza evidenta starii de sanatate a salariatilor utilizand fisa tip individuala a starii de sanatate la locul de munca. Tine evidenta morbiditatii generale si a celei profesionale. Intocmeste rapoarte de activitate. Tine evidenta consultatiilor profilactice si a dipensarizarilor.
6. Supravegheaza aplicarea normelor de igiena colectiva si individuala. Controleaza si propune masuri pentru dotarile igienico-sanitare (bai, dusuri, vestiare). Urmareste distribuirea si utilizarea corecta a materialelor igienico-sanitare.
7. Controleaza cantina intreprinderii si modul in care se acorda alimentatia suplimentara gratuita si, dupa caz, a mesei inainte de intrarea in subteran.
8. Supravegheaza aplicarea normelor privind aprovizionarea cu apa potabila, colectarea si indepartarea reziduurilor din productie, ia masuri de prevenire a poluarii mediului de munca si a imprejurimilor.
9. Asigura legaturi functionale cu unitatile sanitare teritoriale, cu medicii de familie si cu unitatile profilactice specializate (laboratoare de pneumoconioza).
10. Prezinta comitetului de securitate si sanatate in munca rapoarte scrise cu privire la situatia starii de sanatate a angajatilor in relatie cu conditiile de munca si riscurile profesionale, la actiunile medicale intreprinse si eficienta acestora.
11. Comunica trimestrial Autoritatii de Sanatate Publica constatarile reiesite din examinarile medicale efectuate.
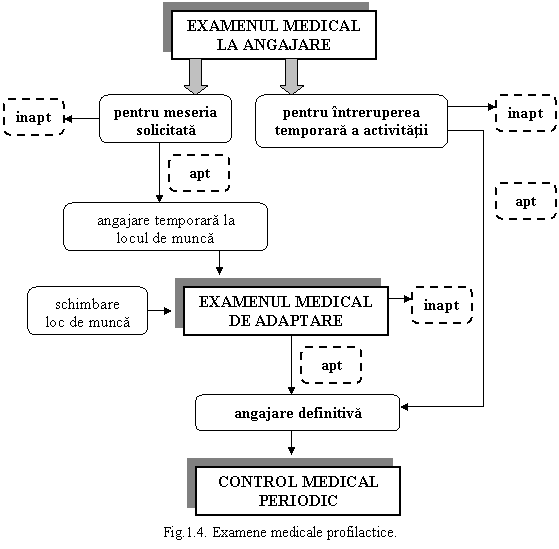
Serviciile medicale profilactice prin care se asigura supravegherea sanatatii lucratorilor sunt: examenul medical la angajarea in munca, de adaptare, periodic, la reluarea activitatii, promovarea sanatatii la locul de munca.
Serviciile medicale profilactice prevazute de legislatia in vigoare se efectueaza conform prevederilor legale, precum si altor acte normative.
In anumite cazuri, pe baza argumentarii medicale, stiintifice, statistice, examenele medicale profilactice se adapteaza periodic, specific noilor riscuri profesionale.
Aptitudinea in munca - apreciata prin testare psihologica - reprezinta capacitatea lucratorului din punct de vedere medical de a desfasura activitatea la locul de munca in profesia/functia pentru care solicita examenul medical.
Atunci cand medicul de medicina muncii face recomandari de tip medical, aptitudinea este conditionata de respectarea acestora, iar avizul medical precizat in fisa de aptitudine va fi "apt conditionat".
Inaptitudinea temporara in munca reprezinta incapacitatea temporara a lucratorului de a desfasura la locul de munca activitatea pana la reevaluarea sanatatii de catre medicul de medicina muncii. In aceasta situatie, medicul va consemna in fisa de aptitudine ca lucratorul este "inapt temporar".
Inaptitudinea permanenta in munca reprezinta incapacitatea medicala permanenta a lucratorului de a desfasura activitatea la locul de munca.
Examenul medical al lucratorilor la angajarea in munca stabileste aptitudinea/aptitudinea conditionata/inaptitudinea temporara sau permanenta in munca pentru care va fi desemnat sa lucreze de catre angajator. Acest examen se efectueaza pentru urmatoarele categorii de lucratori:
lucratorii care urmeaza sa fie angajati cu contract individual de munca;
lucratorii care isi schimba locul de munca sau sunt detasati in alte locuri de munca ori activitati;
lucratorii care isi schimba meseria sau profesia.
Examenul medical la angajarea in munca are urmatoarele scopuri:
stabilirea compatibilitatii intre eventualele afectiuni ale lucratorului si viitorul loc de munca;
depistarea existentei posibilelor afectiuni ce ar putea pune in pericol sanatatea si securitatea celorlalti lucratori, securitatea unitatii, precum si calitatea produselor realizate sau a serviciilor prestate;
evaluarea riscurilor pe care le prezinta pentru sanatatea populatiei careia ii sunt adresate serviciile.
Examenul medical la angajarea in munca consta in:
anamneza medicala profesionala si neprofesionala si examenul clinic general (anexa 3);
examenele medicale clinice si paraclinice prevazute in fisele privind serviciile medicale profilactice detaliate in functie de expunerea profesionala
alte examene medicale suplimentare pentru activitatile cu expunere la factori de risc profesional.
Pe baza rezultatelor consemnate in fisa de solicitare a examenului medical la angajare, precum si a fisei de identificare a factorilor de risc profesional, a dosarului medical si a examenelor medicale efectuate, medicul de medicina muncii consemneaza in fisa de aptitudine concluzia examenului medical la angajare: apt, apt conditionat, inapt temporar sau inapt pentru locul de munca respectiv.
La indicatia medicului de medicina muncii, in prima luna de la angajare se efectueaza examenul medical de adaptare, ale carui scopuri sunt urmatoarele:
completarea examenului medical in conditiile noului loc de munca;
evaluarea modului in care organismul lucratorului s-a adaptat noilor conditii;
depistarea eventualelor cauze de neadaptare si stabilirea masurilor de inlaturare a lor.
Examenul medical periodic se efectueaza tuturor lucratorilor si are urmatoarele scopuri:
confirmarea aptitudinii in munca a lucratorului;
depistarea aparitiei unor eventuale boli contraindicate la locurile de munca expuse factorilor de risc profesional;
diagnosticarea bolilor profesionale;
diagnosticarea bolilor legate de profesie;
depistarea bolilor care constituie risc pentru viata si sanatatea celorlalti lucratori de la acelasi loc de munca;
depistarea bolilor care constituie risc pentru securitatea unitatii, precum si pentru calitatea produselor sau a populatiei cu care lucratorul vine in contact prin natura activitatii sale.
Frecventa examenului medical periodic se stabileste prin fisele privind serviciile medicale profilactice detaliate in functie de expunerea profesionala, dar el se poate efectua si la intervale mai scurte decat cele prevazute in fise.
Examenul medical periodic consta in:
inregistrarea evenimentelor medicale care s-au petrecut in intervalul de la examenul medical in vederea angajarii sau de la ultimul examen periodic pana in momentul examenului medical respectiv;
examenul clinic general (anexa 3);
examenele clinice si paraclinice, conform fiselor pentru servicii medicale profilactice detaliate;
inregistrarea rezultatelor in dosarul medical (anexa 3);
stabilirea concluziei si completarea fisei de aptitudine.
Dupa o intrerupere a activitatii de minim 90 de zile pentru motive medicale sau de 6 luni pentru orice alte motive, in termen de 7 zile de la reluarea activitatii se efectueaza examenul medical de reluarea activitatii.
Acesta are urmatoarele scopuri:
confirmarea aptitudinii lucratorului pentru exercitarea profesiei avute anterior sau noii profesii la locul de munca respectiv;
stabilirea masurilor de adaptare a locului de munca si a unor activitati specifice profesiei, daca este cazul;
reorientarea spre un alt loc de munca, care sa asigure lucratorului mentinerea sanatatii si a capacitatii sale de munca.
Persoana examinata poate contesta rezultatul dat de catre medicul specialist de medicina muncii privind aptitudinea sa in munca, iar contestatia se adreseaza autoritatii de sanatate publica in termen de 7 zile lucratoare de la data primirii fisei de aptitudine in munca.
Autoritatea de sanatate publica desemneaza o comisie formata din trei medici specialisti de medicina muncii si convoaca partile implicate in termen de 21 de zile lucratoare de la data primirii contestatiei. Decizia comisiei se consemneaza intr-un proces-verbal si se comunica in scris persoanei examinate medical.
Concluzia procesului-verbal se consemneaza in fisa de aptitudine alaturi de rezultatul examenului contestat.
1.2.3. Traseul masurilor profilactice si curative privind bolile profesionale
specifice activitatii miniere
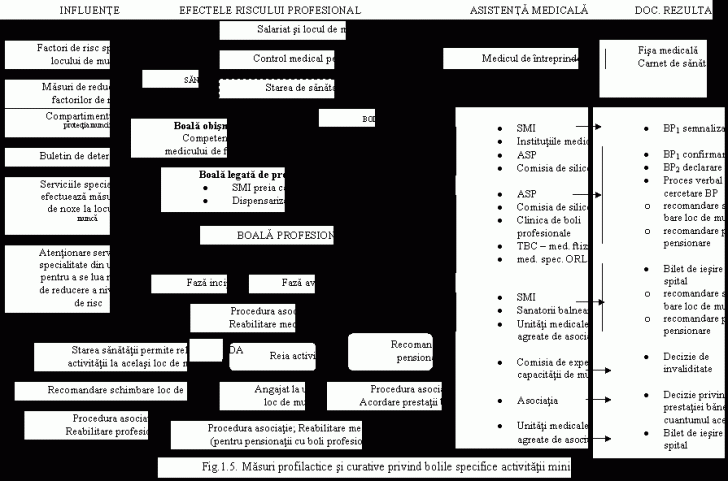
Schema ilustrata in fig.1.5 sintetizeaza efectele riscului profesional asupra organismului salariatilor. Acest tablou sinoptic general cuprinde evolutia pe etape a principalelor boli profesionale din minerit, si anume: pneumoconiozele (silicoza in toate stadiile si silico-tuberculoza), hipoacuzia si surditatea profesionala, boala de vibratii (sindromul Raynaud profesional), suprasolicitarea musculo-osteo-articulara si intoxicatia cu oxid de carbon (acuta si cronica).
Impactul factorilor de risc la locul de munca poate fi cumulat si prin insumarea agresivitatii nocivitatilor specifice procesului tehnologic. Activitatea de profilaxie primara este reprezentata de masurile tehnice de reducere a nocivitatilor. Pluralitatea acestora - reprezentata de agentii fizici, chimici, microclimat, la care se mai adauga expunerile
prelungite ale salariatilor, lipsa unor echipamente corespunzatoare, slaba instruire a muncitorilor asupra riscului profesional - impune realizari multiple de imbunatatire si anume: inlocuirea unor substante nocive sau a unor tehnologii generatoare de noxe, izolarea aparaturii generatoare de noxe, ermetizari, etanseizari, procedee umede, aspiratia locala, dimensionarea ventilatiei, fenoabsorbtie. Totodata, pentru impiedicarea actiunii noxelor asupra organismului salariatilor, se preconizeaza masuri de reducere a efortului fizic si suprasolicitarilor, a duratei zilei de lucru, un regim corespunzator de munca, creandu-se conditii adecvate de odihna in timpul pauzelor.
Este necesara dotarea cu echipament individual de protectie, mentinerea instalatiilor sanitare (bai, dusuri, vestiare) in conditii igienice, acordarea de materiale igienico-sanitare, acordarea alimentatiei de protectie si, dupa caz, a mesei calde inainte de intrarea la locul de munca (subteran).
Prevenirea imbolnavirilor profesionale se bazeaza pe masuri medicale profilactice efectuate cu cea mai mare strictete in examenul de angajare, in cel de adaptare, in controalele periodice, angrenand, pe langa serviciul medical de intreprindere, si alte unitati medicale (laboratoare de pneumoconioza, medici de medicina muncii, medici specialisti), cat si testari psihologice pentru unele meserii sau functii cu mare solicitare neuropsihica.
Tabloul sinoptic general al monitorizarii starii de sanatate pleaca de la omul sanatos, angajat conform aptitudinilor sale fizice, psihice si profesionale la locul de munca.
Dupa trecerea unei perioade de adaptare, care mai poate elimina unele contraindicatii aptitudinale, salariatul va efectua, la intervale regulate, determinate de impactul noxelor, controlul medical periodic profilat.
Concomitent, organele specializate, sectorul tehnic din laboratoarele de pneumoconioza, laboratoarele de toxicologie ale directiilor de sanatate publica si laboratorul de aeraj-pulberi efectueaza determinari sistematice, periodice, ale concentratiilor de pulberi silicogene totale si pulberi respirabile, pe durate determinate (schimb, 24 de ore, faze ale procesului tehnologic), pentru luarea masurilor tehnice de reducere a lor in limitele maxime admise. Se fac si masuratori pentru zgomot si iluminat.
Urmare a controalelor medicale specializate periodice se depisteaza trei categorii de boli: obisnuite, care intra in competenta medicului de familie si a altor unitati medicale specializate, boli legate de profesie, pe care le preia in dispensarizare serviciul medical de intreprindere (S.M.I.) si boli profesionale.
Schema generala prezinta evolutia bolii profesionale. Detalierea pentru cele cinci boli profesionale din minerit se face in cinci module, parte integranta a schemei generale. Boala profesionala depistata in timpul controlului medical are un traseu distinct. Astfel, suspiciunea de boala profesionala este semnalata de Autoritatea de Sanatate Publica (A.S.P.), prin formularul BP1, emis de serviciul medical de intreprindere sau de o alta unitate sanitara. A.S.P. confirma si declara boala prin formularul BP2 de boala profesionala, cu exceptia silicozei, care este confirmata de Comisia Teritoriala de Silicoza. In cazurile de internare in clinica de boli profesionale, aceasta confirma diagnosticul de suspiciune, dar declararea se face tot de A.S.P. In toate cazurile, A.S.P. intocmeste impreuna cu intreprinderea un proces verbal de cercetare a cazului de boala profesionala.
In cazul asocierii silicozei cu tuberculoza, confirmarea diagnosticului este facuta de medicul ftiziolog.
Atat in faza incipienta de boala profesionala, cat si in cea avansata, bolnavii beneficiaza prin Asociatia Profesionala Miniera din Romania (A.P.M.R.) de proceduri de reabilitare medicala, efectuate fie la serviciul medical de intreprindere (aerosolizari, fizioterapie), fie la sanatorii balneare si preventorii, precum si la alte unitati medicale agreate de asociatie (clinici de boli profesionale, spitale cu sectii de specialitate in functie de caracterul afectiunii). Bolnavii profesional in stare grava pot beneficia de servicii medicale de inalta performanta (care nu exista in toate spitalele), de oxigenoterapie ambulatorie sau de procurare de medicamente ce nu pot fi suportate de asigurari. De asemenea, pentru pacientii ce necesita tratament in strainatate se vor face demersurile necesare, iar bolnavilor tratati ambulatoriu li se va suporta plata retetelor cu medicamentele necesare unei recuperari medicale rapide.
Dupa reabilitarea medicala si pe baza recomandarilor facute de medic, salariatul poate beneficia fie de un nou loc de munca, fie de incadrarea intr-un grad de invaliditate.
In fazele incipiente, dupa procedurile de reabilitare medicala, daca starea sanatatii permite reluarea activitatii la acelasi loc de munca si au fost luate masurile de reducere a factorilor de risc, salariatul isi poate relua vechiul loc de munca. Daca starea de sanatate nu s-a imbunatatit, se recomanda schimbarea locului de munca.
In acest sens, A.P.M.R. poate oferi urmatoarele prestatii legate de reabilitarea profesionala:
in primul rand, bolnavul va fi testat preliminar de catre asistentul social pentru aflarea inclinatiilor spre o alta meserie;
in continuare, va fi supus testelor psihologice de apreciere a aptitudinilor;
in functie de aceste rezultate va fi sondata piata fortei de munca (in cadrul aceleiasi unitati sau in alte institutii);
urmeaza scolarizarea sau recalificarea persoanei in cauza;
dupa aceste etape, bolnavul profesional va fi plasat la un loc de munca corespunzator preferintelor, inclinatiilor si pregatirii profesionale;
de asemenea, va primi si compensatii banesti, reprezentand: costul scolarizarii, indemnizatia in timpul scolarizarii, costul transportului, al materialelor de instruire.
Din punct de vedere medical, dupa o luna el va fi supus unui nou examen pentru a se constata daca s-a adaptat sau nu la noul loc de munca.
In fazele avansate, daca procedurile de reabilitare medicala produc o ameliorare a bolii, atunci, in urma recomandarii medicale de schimbare a locului de munca, salariatul, dupa procedurile de reabilitarea mentionate mai sus, este angajat la un alt loc de munca si va efectua un nou examen medical de adaptabilitate.
In cazul in care dupa procedurile de reabilitare medicala nu se constata nici o ameliorare, ca urmare a recomandarii de pensionare medicala pentru boala profesionala, Comisia Teritoriala de Expertizare Medicala a Capacitatii de Munca emite o decizie-tip de invaliditate, iar asociatia emite o decizie de acordare de prestatii banesti, in care se specifica tipul prestatiei si cuantumul acesteia.
Despagubirile acordate sunt in functie de tipul bolii profesionale, iar cuantumul lor difera dupa cum urmeaza:
o pentru pneumoconioze si sindromul Raynaud se acorda:
100 % din salariul anual pentru gradul II de invaliditate;
50 % din salariul anual pentru gradul III de invaliditate;
o pentru surditate profesionala: 50 % din salariul anual + aparatul auditiv;
o pentru boala de vibratii: 50 % din salariul anual;
o pentru afectiunile musculo-scheletice:
100 % din salariul anual pentru gradul I de invaliditate;
80 % din salariul anual pentru gradul II de invaliditate;
50 % din salariul anual pentru gradul III de invaliditate.
Prin unitati medicale agreate de asociatie, pensionatul de invaliditate prin boala profesionala urmeaza proceduri de reabilitare medicala, cum ar fi: internare in clinici de boli profesionale sau alte unitati sanitare, procurare de medicamente ce nu pot fi suportate de asigurari, oxigenoterapie ambulatorie, tratament de recuperare si balnear etc., periodic, dupa pensionare, precum si proceduri de reabilitare sociala: pastrarea legaturii cu pacientul, cunoasterea starii sale de sanatate, vizite la spital, psihoterapie etc.
|
Politica de confidentialitate |
| Copyright ©
2025 - Toate drepturile rezervate. Toate documentele au caracter informativ cu scop educational. |
Personaje din literatura |
| Baltagul caracterizarea personajelor |
| Caracterizare Alexandru Lapusneanul |
| Caracterizarea lui Gavilescu |
| Caracterizarea personajelor negative din basmul |
Tehnica si mecanica |
| Cuplaje - definitii. notatii. exemple. repere istorice. |
| Actionare macara |
| Reprezentarea si cotarea filetelor |
Geografie |
| Turismul pe terra |
| Vulcanii Și mediul |
| Padurile pe terra si industrializarea lemnului |
| Termeni si conditii |
| Contact |
| Creeaza si tu |